Spondilite anchilosante
Revisione paritaria di Dr Doug McKechnie, MRCGPUltimo aggiornamento di Dr Philippa Vincent, MRCGPUltimo aggiornamento 14 Mar 2024
Rispetta le linee guida editoriali
- ScaricaScarica
- Condividi
- Language
- Discussione
- Versione audio
Professionisti Medici
Professional Reference articles are designed for health professionals to use. They are written by UK doctors and based on research evidence, UK and European Guidelines. You may find the Spondilite anchilosante article more useful, or one of our other articoli sulla salute.
In questo articolo:
Continua a leggere sotto
Cos'è la spondilite anchilosante?
Sinonimi: spondilite reumatoide, malattia di Marie-Strümpell, malattia di Bechterew
La spondilite anchilosante (AS) è una spondiloartropatia cronica sieronegativa che coinvolge principalmente lo scheletro assile (cioè sacroileite e spondilite). L'eziologia è sconosciuta ma coinvolge l'interazione di fattori genetici e ambientali. La diagnosi si basa sulla combinazione di criteri clinici di dolore infiammatorio alla schiena e entesite (infiammazione nel sito di inserzione ossea di legamenti e tendini) o artrite con riscontri radiologici.
Si pensa che l'artite reumatoide sia scatenata da un fattore ambientale (o fattori) nelle persone geneticamente predisposte.1
Axial spondyloarthritis includes ankylosing spondylitis (radiographic axial spondyloarthritis) and non-radiographic axial spondyloarthritis. See also the separate Spondiloartrite assiale article for further details, including a summary of the current National Institute for Health and Care Excellence (NICE) clinical guideline.2
Quanto è comune la spondilite anchilosante? (Epidemiologia)13
Torna ai contenutiSi ritiene che la prevalenza di AS vari dallo 0,05% allo 0,23%.
Le stime sulla prevalenza variano tra i paesi, con una prevalenza media ogni 10.000 di 31,9 in Nord America, 23,8 in Europa, 16,7 in Asia, 10,2 in America Latina e 7,4 in Africa.
Circa il doppio degli uomini ha la Sclerosi Multipla rispetto alle donne.
La spondiloartrite assiale non radiografica colpisce un numero simile di donne e uomini.
La spondiloartrite anchilosante inizia più comunemente tra i 20 e i 30 anni, con il 90-95% delle persone di età inferiore ai 45 anni al momento dell'esordio della malattia.
L'80% delle persone sviluppa i primi sintomi prima dei 30 anni e meno del 5% viene diagnosticato dopo i 45 anni.
Si stima che oltre il 90% dell'ereditarietà sia associata alla spondiloartrite assiale. Il fattore di rischio genetico più importante è l'antigene leucocitario umano B27 (HLA-B27). La prevalenza di HLA-B27 di solito riflette la prevalenza della spondiloartrite assiale all'interno di una popolazione. Tuttavia, la spondiloartrite assiale può verificarsi anche in persone senza HLA-B27.
Continua a leggere sotto
Sintomi della spondilite anchilosante (presentazione)
Torna ai contenutiI sintomi possono essere sottili nelle prime fasi o in caso di malattia lieve, con un insidioso insorgere nel corso di diversi mesi o anni.
AS di solito si manifesta prima dei 30 anni.
La maggior parte dei pazienti ha una malattia cronica lieve o riacutizzazioni intermittenti con periodi di remissione.
Le caratteristiche sistemiche sono comuni. Febbre e perdita di peso possono verificarsi durante i periodi di malattia attiva. La stanchezza è anche evidente.
La rigidità mattutina è caratteristica.
Dolore infiammatorio alla schiena:
Spesso migliora con un'attività fisica moderata senza sollievo a riposo.
A differenza del dolore lombare meccanico, i pazienti spesso sperimentano rigidità e dolore che li svegliano nelle prime ore del mattino.
La malattia spinale inizia nelle articolazioni sacroiliache (regione lombosacrale bilaterale) e può essere percepita come un dolore diffuso e aspecifico ai glutei.
Durante l'esame, spesso si riscontra sensibilità alle articolazioni sacroiliache o una limitata mobilità della colonna vertebrale.
Nelle fasi avanzate, i pazienti sviluppano perdita della lordosi lombare, atrofia dei glutei e una cifosi toracica accentuata con un collo piegato in avanti, talvolta chiamata postura a 'punto interrogativo'.
Entesite periferica:
Si verifica in circa un terzo dei pazienti.
Siti comuni - dietro il tallone (tendinite d'Achille), la pianta del tallone (fascite plantare) e la tuberosità tibiale.
Le lesioni tendono ad essere dolorose, soprattutto al mattino. Potrebbe esserci un gonfiore associato all'inserzione del tendine o del legamento.
Artrite periferica:
Si verifica anche in circa un terzo dei pazienti.
Il coinvolgimento articolare è di solito asimmetrico, interessando anche le anche, la cintura scapolare (articolazioni gleno-omerale, acromioclavicolare e sternoclavicolare), le articolazioni della parete toracica (articolazioni costovertebrali, giunzioni costosternali) e la sinfisi pubica.
Altri articolazioni periferiche sono meno frequentemente e meno gravemente interessate, di solito come oligoartrite asimmetrica.
Nei bambini, l'AS tende a iniziare con l'artrite prima che si sviluppi la malattia spinale.
Temporomandibular joints are occasionally involved.
Esame
Torna ai contenutiMisura l'espansione toracica, la flessione laterale del lombare e la flessione in avanti del lombare.
Schober's test - see the separate article Esame della colonna vertebrale, che si occupa dell'esame della schiena toracolombare.
Palpa e esercita pressione sulle articolazioni sacroiliache.
Esamina le articolazioni periferiche per sinovite o entesite.
Cerca sempre manifestazioni extra-articolari della spondiloartrite anchilosante, poiché si verificano in fino al 40% dei pazienti.
Extra-articular manifestations1 4
Le manifestazioni extra-articolari sono comuni. Una revisione sistematica ha rilevato una prevalenza complessiva di:
Uveite of 25.8%. Occurs particularly in males and people who are HLA-B27 positive.
.
Malattia infiammatoria intestinale (morbo di Crohn oppure colite ulcerosa) dello 6,8%.
Altre manifestazioni extra-articolari includono:
:
Rigurgito aortico, rigurgito mitralico and non-aortic valvular heart disease.
Potrebbero essere presenti anche aritmie (ad esempio, extrasistoli ventricolari e sopraventricolari).
Aumento del rischio di infarto miocardico (e ictus).5 It is therefore important to manage modifiable fattori di rischio cardiovascolare where present (for example, smoking, raised body mass index (BMI), cholesterol, sedentary lifestyle, comorbidities).
Coinvolgimento polmonare come malattia polmonare restrittiva e fibrosi apicale. La dispnea può verificarsi a causa del coinvolgimento costovertebrale che riduce la capacità vitale.
Neurological involvement from vertebral fracture, dislocation, or sindrome della cauda equina (sensory disturbance in lower limbs and perineum).
Renal involvement: amiloidosi is a very rare complication in patients with severe, active and long-standing disease and may cause renal dysfunction with proteinuria and renal insufficiency or malattia renale cronica. Nefropatia da immunoglobulina A (IgA) is another association.
Continua a leggere sotto
Rinvio per sospetta spondiloartrite assiale
Torna ai contenutiNICE raccomanda il rinvio se:2
Dolore lombare started before the age of 45 years and has lasted for longer than three months: refer the person to a rheumatologist for a spondyloarthritis assessment if four or more of the following additional criteria are also present:
Il dolore lombare è iniziato prima dei 35 anni (questo aumenta ulteriormente la probabilità che il dolore alla schiena sia dovuto a spondiloartrite rispetto a un dolore lombare iniziato tra i 35 e i 44 anni).
Svegliarsi durante la seconda metà della notte a causa dei sintomi.
Dolore ai glutei.
Miglioramento con il movimento.
Miglioramento entro 48 ore dall'assunzione di farmaci antinfiammatori non steroidei (FANS).
Un parente di primo grado ha la spondiloartrite.
C'è artrite attuale o passata.
C'è entesite attuale o passata.
C'è psoriasi attuale o passata.
Se sono presenti esattamente tre dei criteri aggiuntivi, eseguire un test HLA-B27. Se il risultato è positivo, indirizzare la persona a un reumatologo per una valutazione della spondiloartrite.
Se la persona non soddisfa questi criteri ma persiste il sospetto clinico di spondiloartrite assiale, si consiglia di sottoporsi a una valutazione ripetuta se si sviluppano nuovi segni, sintomi o fattori di rischio. Questo può essere particolarmente appropriato se la persona ha una malattia infiammatoria intestinale attuale o passata (malattia di Crohn o colite ulcerosa), psoriasi o uveite.
Urgently refer people with suspected new-onset inflammatory arthritis to a rheumatologist for a spondyloarthritis assessment, unless artrite reumatoide, gotta oppure artrite acuta da pirofosfato di calcio ('pseudo-gotta') is suspected. If rheumatoid arthritis is suspected, see referral for specialist treatment in the NICE guideline on rheumatoid arthritis in adults.
Rivolgersi a un reumatologo per una valutazione della spondiloartrite in persone con dactilite.
Rivolgersi a un reumatologo per una valutazione della spondiloartrite nei pazienti con entesite senza causa meccanica apparente se:
È persistente.
È in più siti.
Qualcuno dei seguenti è presente anche:
Dolore alla schiena senza causa meccanica apparente.
Uveite attuale o passata. Riferire le persone a una valutazione oculistica immediata (nello stesso giorno) se presentano sintomi di uveite anteriore acuta (ad esempio, dolore agli occhi, arrossamento degli occhi, sensibilità alla luce o visione offuscata).
Psoriasi attuale o passata.
Infezione gastrointestinale o genitourinaria.
Malattia infiammatoria intestinale.
Un parente di primo grado ha spondiloartrite o psoriasi.
Diagnosi1
Torna ai contenutiCriteri di New York modificati per la diagnosi di spondilite anchilosante:
Criteri clinici:
Dolore lombare; presente da più di tre mesi; migliorato con l'esercizio ma non alleviato dal riposo.
Limitazione del movimento della colonna lombare sia nel piano sagittale che in quello frontale.
Limitazione dell'espansione toracica rispetto ai valori normali per età e sesso.
criterio radiologico: sacroiliite visibile alla radiografia.
Diagnosi: AS definitiva se è presente il criterio radiologico più almeno un criterio clinico. AS probabile se sono presenti tre criteri clinici da soli, o se è presente il criterio radiologico ma nessun criterio clinico.
Malattie associate
Torna ai contenutiAS may overlap with other spondyloarthropathies - for example, artrite psoriasica, artrite reattiva or enteropathic arthropathy.
Diagnosi differenziale1
Torna ai contenutiInflammatory conditions - for example, artrite reumatoide, artrite psoriasica, artrite reattiva.
Degenerative conditions - for example, osteoartrite, malattia degenerativa del disco, spondilosi, cambiamenti degenerativi nelle articolazioni intervertebrali (faccette).
Infection - for example, tubercolosi.
Neoplasie, primarie o secondarie.
Deformità spinale congenita.
.
.
Stenosi spinale.
Dolore irradiato.
Diagnosi di spondilite anchilosante (indagini)
Torna ai contenutiEsami del sangue
Nessun test di laboratorio è specifico e spesso è più utile per escludere altre diagnosi piuttosto che confermare l'AS.
Tuttavia, il 50-70% delle persone con SAA avrà livelli elevati di CRP ed ESR.3
Si dovrebbe indirizzare il paziente a un reumatologo se presenta 4 o più criteri diagnostici o se ha 3 criteri diagnostici più è positivo all'HLA-B27.1
Imaging
Le radiografie sono la modalità di imaging più utile nelle malattie conclamate, anche se possono risultare normali nelle fasi iniziali.
Cerca sacroiliite o entesite (in particolare dell'anulus fibroso). La sacroiliite inizialmente si presenta come un'oscuramento nella parte inferiore dell'articolazione, seguito da erosioni ossee o sclerosi e dall'allargamento o fusione finale dell'articolazione.
Le vertebre possono diventare 'quadrate'. Nelle fasi successive, si formano ponti ossei (sindesmofiti) tra le vertebre adiacenti, si verifica l'ossificazione dei legamenti spinali e, nelle fasi avanzate della malattia, può verificarsi una fusione completa della colonna vertebrale (schiena di bambù).
L'osteopenia spinale è comune.
La risonanza magnetica può essere utile per identificare precocemente la sacroiliite. La risonanza delle articolazioni sacroiliache è più sensibile rispetto a radiografie semplici o tomografia computerizzata nel mostrare la sacroiliite. Ha un ruolo crescente nella diagnosi, nella prognosi e nella selezione dei pazienti per il trattamento biologico, ma non è raccomandata per la cura primaria.
Risonanze magnetiche/TC - utili per diagnosticare una frattura spinale nei pazienti con malattia spinale in stadio avanzato.
Le scans di assorbimento a raggi X a doppia energia (DXA) vengono utilizzate per valutare l'osteoporosi, ma potrebbero sottostimare il rischio di frattura nell'AS, a causa della nuova formazione ossea nella colonna vertebrale.
La scansione ecografica muscoloscheletrica può aiutare nella diagnosi di entesite.6
Colonna vertebrale di bambù
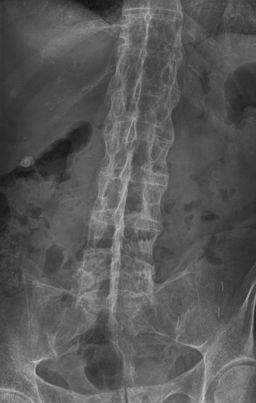
© Di Stevenfruitsmaak, tramite Wikimedia Commons
Gestione della spondilite anchilosante1 7
Torna ai contenutiGenerale
L'artite reumatoide è una condizione cronica per la quale attualmente non esiste una cura. Ci sono notevoli differenze individuali nell'impatto dell'AS e l'obiettivo del trattamento è essenzialmente sintomatico, con un buon controllo dei sintomi, il mantenimento della funzione (favorito dalla diagnosi precoce) e la gestione delle complicanze.
Rivolgersi a un reumatologo per tutti i nuovi casi o sospetti di Spondilite Anchilosante. Questo serve a confermare la diagnosi, rivedere il trattamento attuale, garantire l'accesso alla fisioterapia specialistica e alla terapia occupazionale, e organizzare i controlli successivi (spesso come parte di un percorso di assistenza condivisa con il medico di base).
Il trattamento delle manifestazioni extra-articolari può richiedere l'intervento di altri team specialistici.
Fisioterapia e riabilitazione
La fisioterapia, inclusa una serie di esercizi e l'allenamento posturale, è importante per mantenere la funzione e, in alcuni casi gravi, potrebbe essere necessario un periodo di riabilitazione intensiva in ospedale.
Una revisione Cochrane ha scoperto che un programma di esercizio individuale a domicilio o supervisionato è migliore rispetto alla mancanza di intervento; che la fisioterapia di gruppo supervisionata è migliore rispetto agli esercizi a domicilio; e che la terapia di esercizio termale in ospedale combinata con fisioterapia di gruppo è migliore rispetto alla fisioterapia di gruppo da sola.8
Gli esercizi di estensione della colonna vertebrale e di respirazione profonda aiutano a mantenere la mobilità della colonna, favoriscono una postura eretta e promuovono l'espansione del torace.
Mantenere una postura eretta durante le attività quotidiane e dormire su un materasso rigido con un cuscino sottile tendono anche a ridurre la tendenza alla cifosi toracica.
Idroterapia e nuoto sono attività eccellenti per mantenere la mobilità e la forma fisica.
Antinfiammatori9
I farmaci antinfiammatori non steroidei (FANS) migliorano i sintomi della malattia.10 Commence treatment with an NSAID unless contra-indicated and, in those at increased risk of gastrointestinal side-effects, consider the combination of an NSAID and proton pump inhibitor (PPI) or cyclo-oxygenase-2 (COX-2) inhibitor and PPI. Where contra-indicated or poorly tolerated, a standard analgesic such as paracetamol +/- codeine should be substituted.1
Quando gli AINE non controllano sufficientemente i sintomi:
Considera una preparazione a rilascio lento se la rigidità mattutina rappresenta un problema particolare.
Aggiungi ulteriori analgesici (ad esempio, analgesici semplici, amitriptilina) in presenza di sonno disturbato a causa del dolore.
Le iniezioni locali di corticosteroidi sono utili per la sacroiliite sintomatica, l'entesite periferica e l'artrite.
I corticosteroidi orali non sono raccomandati nell'entesite anchilosante.3
Rivolgersi a un reumatologo per valutare un'ulteriore terapia.
Modulatori dei cytokine11
Gli inibitori del TNF-alfa sono efficaci nell'AS. Devono essere usati solo sotto la supervisione di un reumatologo.
Linee guida NICE:12
Adalimumab, certolizumab pegol, etanercept, golimumab e infliximab sono opzioni per il trattamento della spondilite anchilosante attiva grave negli adulti il cui malattia ha risposto in modo insufficiente a, o che non tollerano, i farmaci antinfiammatori non steroidei.
La risposta al trattamento con adalimumab, certolizumab pegol, etanercept, golimumab o infliximab dovrebbe essere valutata 12 settimane dopo l'inizio del trattamento. Il trattamento dovrebbe essere continuato solo se ci sono evidenze chiare di risposta.
Si raccomanda il trattamento con un altro inibitore del fattore di necrosi tumorale (TNF) alfa per le persone che non possono tollerarlo, o il cui malattia non ha risposto al trattamento con il primo inibitore del TNF-alfa, o la cui malattia ha smesso di rispondere dopo una risposta iniziale.
L'uso di inibitori del TNF-alfa è noto per aumentare il rischio di infezioni gravi.13
NICE raccomanda l'uso di secukinumab, ixekizumab e upadacitinib come opzioni per il trattamento dell'AS attivo negli adulti il cui malattia ha risposto in modo insufficiente alla terapia convenzionale (FANS o inibitori del TNF-alfa). La risposta dovrebbe essere valutata dopo 16 settimane di trattamento e proseguita solo se ci sono evidenze chiare di risposta.14 15 16
Chirurgia17
L'AS non trattata può causare deformità spinale, con oltre il 30% dei pazienti affetti da AS che soffrono di cifosi toracolombare. Si raccomanda un'osteotomia correttiva e una stabilizzazione in determinate condizioni, come una cifosi grave o un'osteoartrite dell'anca avanzata.
Complicazioni della spondilite anchilosante
Torna ai contenutiThe complications of axial spondyloarthritis include: 1317
Ankylosi o fusione spinale derivante dalla formazione di nuovo osso.
.
Coinvolgimento dell'anca, che interessa circa un terzo delle persone con SAA e potrebbe richiedere una sostituzione articolare.
Effetti indesiderati del trattamento - ad esempio, FANS (gastrite, ulcere, effetti renali), DMARD biologici (infezioni, immunosoppressione, neoplasie).
Disturbi dell'umore.
Riduzione della qualità della vita e della produttività lavorativa a causa di dolore, rigidità, affaticamento, diminuzione della mobilità spinale e della funzione fisica, e problemi di sonno.
Prognosi1
Torna ai contenutiIl corso è variabile, ma il danno è progressivo e irreversibile.
Anche la prognosi dipende dalla presenza di manifestazioni extraspinali (ad esempio, uveite, psoriasi, malattia infiammatoria intestinale), dall'età alla diagnosi e dalla scelta del trattamento.
Aumento del rischio di frattura spinale in età avanzata. La colonna vertebrale diventa più fragile a causa della rigidità e più debole a causa dell'osteoporosi. Le fratture risultanti possono verificarsi con uno sforzo minimo.
Ulteriori letture e riferimenti
- Spondiloartrite assiale (inclusa la spondilite anchilosante); NICE CKS, aprile 2024 (accesso solo Regno Unito)
- Spondiloartrite negli over 16: diagnosi e gestione; Linee guida NICE (febbraio 2017)
- Wenker KJ, Quint JM; Ankylosing Spondylitis.
- El Maghraoui A; Manifestazioni extra-articolari dell'entesite: prevalenza, caratteristiche e implicazioni terapeutiche. Eur J Intern Med. Dicembre 2011;22(6):554-60. Epub 2011 Lug 13.
- Mathieu S, Pereira B, Soubrier M; Eventi cardiovascolari nell'entesite: una meta-analisi aggiornata. Semin Arthritis Rheum. 2014 ott 18. pii: S0049-0172(14)00248-0. doi: 10.1016/j.semarthrit.2014.10.007.
- Hamdi W, Chelli-Bouaziz M, Ahmed MS, et al; Correlazioni tra punteggi clinici, radiografici e ecografici per l'entesite nell'entesite anchilosante. Joint Bone Spine. Maggio 2011;78(3):270-4. Epub 30 ottobre 2010.
- van der Heijde D, Ramiro S, Landewe R, et al; aggiornamento del 2016 delle raccomandazioni di gestione ASAS-EULAR per la spondiloartrite assiale. Ann Rheum Dis. 2017 Giu;76(6):978-991. doi: 10.1136/annrheumdis-2016-210770. Epub 2017 Jan 13.
- Dagfinrud H, Kvien TK, Hagen KB; Interventi fisioterapici per la spondilite anchilosante. Cochrane Database Syst Rev. 23 gennaio 2008;(1):CD002822.
- Sidiropoulos PI, Hatemi G, Song IH, et al; Raccomandazioni basate sull'evidenza per la gestione della spondilite anchilosante: ricerca sistematica della letteratura dell'Iniziativa 3E in Reumatologia che coinvolge un ampio panel di esperti e reumatologi praticanti. Reumatologia (Oxford). 2008 Mar;47(3):355-61.
- Kroon FP, van der Burg LR, Ramiro S, et al; Farmaci antinfiammatori non steroidei per la spondiloartrite assiale: una revisione Cochrane. J Rheumatol. 2016 mar;43(3):607-17. doi: 10.3899/jrheum.150721. Epub 2016 feb 1.
- Aggiornamenti sulla spondilite anchilosante: patogenesi e agenti terapeutici; Giornale delle Malattie Reumatiche
- Inibitori del TNF-alfa per la spondilite anchilosante e la spondiloartrite assiale non radiografica; Linee guida di valutazione tecnologica NICE, febbraio 2016
- Minozzi S, Bonovas S, Lytras T, et al; Rischio di infezioni associato all'uso di agenti anti-TNF in artrite reumatoide, artrite psoriasica e spondilite anchilosante: una revisione sistematica e meta-analisi. Expert Opin Drug Saf. Dic 2016;15(sup1):11-34. doi: 10.1080/14740338.2016.1240783.
- Secukinumab per spondilite anchilosante attiva dopo trattamento con farmaci antinfiammatori non steroidei o inibitori del TNF-alfa; Linee guida di valutazione tecnologica NICE, settembre 2016
- Ixekizumab per il trattamento della spondiloartrite assiale; Linee guida di valutazione tecnologica NICE, luglio 2021
- Upadacitinib per il trattamento della spondilite anchilosante attiva; Linee guida per la valutazione tecnologica NICE, settembre 2022
- Zhu W, He X, Cheng K, et al; Spondilite anchilosante: eziologia, patogenesi e trattamenti. Bone Res. 2019 5 agosto;7:22. doi: 10.1038/s41413-019-0057-8. eCollection 2019.
Continua a leggere sotto
Storia dell'articolo
Le informazioni su questa pagina sono scritte e revisionate da clinici qualificati.
Prossima revisione prevista: 13 Mar 2028
14 Mar 2024 | Ultima versione

Chiedi, condividi, connettiti.
Esplora le discussioni, fai domande e condividi esperienze su centinaia di argomenti di salute.

Non ti senti bene?
Valuta i tuoi sintomi online gratuitamente