sindrome di Cushing
Revisione paritaria di Dr Hayley Willacy, FRCGP Ultimo aggiornamento di Dr Rachel Hudson, MRCGPUltimo aggiornamento 20 giu 2023
Rispetta le linee guida editoriali
- ScaricaScarica
- Condividi
- Language
- Discussione
- Versione audio
La sindrome di Cushing è causata da un livello troppo alto di glucocorticoidi nel corpo. Questo può essere causato dall'assunzione a lungo termine di farmaci steroidei (la causa comune) o dal corpo che produce troppo cortisolo (il principale glucocorticoide prodotto dal corpo).
I sintomi di solito si sviluppano gradualmente e quindi la diagnosi (diversa da quella causata da farmaci steroidei) potrebbe non essere chiara per un po' di tempo.
In questo articolo:
Video picks for Problemi surrenali
Ci sono vari motivi per cui il corpo può produrre troppo cortisolo, e potrebbero essere necessari test complessi per trovare la causa principale dell'eccesso di cortisolo. La causa più comune dell'eccesso di cortisolo è un piccolo tumore non canceroso nella ghiandola pituitaria che produce troppo di un ormone chiamato ACTH, il quale stimola le ghiandole surrenali a produrre troppo cortisolo. Questo tumore può solitamente essere rimosso chirurgicamente.
Continua a leggere sotto
Che cos'è la sindrome di Cushing?
La sindrome di Cushing si sviluppa quando il livello di un glucocorticoide nel tuo corpo è troppo alto per un lungo periodo di tempo. I glucocorticoidi sono una classe di ormoni steroidei. Un eccesso di glucocorticoidi può derivare da una fonte esogena o endogena.
Glucocorticoidi esogeni
Ciò significa che prendi regolarmente un medicinale glucocorticoide. Questi medicinali sono comunemente chiamati steroidi (corticosteroidi). Il prednisolone è il medicinale steroideo più comunemente prescritto.
Steroid medicines are sometimes used to treat various conditions such as some types of arthritis and some cancers. It is long-term treatment with a steroid medicine that can cause Cushing's syndrome.
L'uso a lungo termine di farmaci steroidei è la causa più comune dello sviluppo della sindrome di Cushing.
Glucocorticoidi endogeni
Questo significa glucocorticoidi prodotti dal tuo corpo. La sindrome di Cushing può svilupparsi quando il tuo corpo produce troppo di un ormone chiamato cortisolo (un glucocorticoide principale). Questa condizione è stata descritta per la prima volta dal Dr. Cushing, che ne scrisse all'inizio del XX secolo.
Quanto è raro la sindrome di Cushing?
Torna ai contenutiLa sindrome di Cushing, causata dal corpo che produce troppo cortisolo, è rara. Circa 5 persone su 1 milione sviluppano questo tipo di sindrome di Cushing ogni anno. La maggior parte dei casi si verifica in persone di età compresa tra 20 e 50 anni. Le donne sono colpite cinque volte più frequentemente degli uomini.
The rest of this leaflet is about Cushing's syndrome due to the body making too much cortisol. Consulta l'opuscolo separato intitolato Steroidi Orali per una discussione sui possibili problemi associati all'assunzione di farmaci steroidei.
Continua a leggere sotto
Sintomi della sindrome di Cushing
Torna ai contenutiI sintomi che si dice siano i più indicativi della sindrome di Cushing sono:
Facilità di lividi.
Rossore facciale (pletora).
Debolezza muscolare prossimale.
Smagliature (strie) - specialmente se di colore rosso violaceo e larghe più di 1 cm.
Nei bambini, aumento di peso ma bassa statura per la loro età
Symptoms of Cushing's syndrome occur because you have too much cortisol in your body over a long period of time. In most cases, several of the symptoms listed below develop, although you are unlikely to have them all:
Depositi di grasso si accumulano sul lato del cranio nella zona del viso, causando l'aspetto di un viso rotondo, pieno e gonfio. Questo veniva paragonato a un viso a luna piena.
Il grasso può accumularsi nella parte superiore della schiena e dietro il collo. Questo veniva inappropriatamente paragonato a una gobba di bufalo.
Gonfiore del viso e il viso appare spesso più rosso del solito.
Peli sul viso nelle donne.
Debolezza muscolare. In particolare una debolezza muscolare prossimale. I muscoli prossimali sono quelli nelle braccia e nelle gambe più vicini al corpo. Quindi, i muscoli intorno alle cosce, al bacino, alle spalle e alla parte superiore delle braccia sono i muscoli prossimali.
Pelle sottile che si ammacca facilmente.
Possono comparire smagliature viola/rosa (strie) - simili a quelle osservate in alcune donne in gravidanza.
Stanchezza.
Dolori e fastidi - in particolare mal di schiena.
Sbalzi d'umore - come essere più irritabili, depressi o ansiosi del solito.
Mancanza di desiderio sessuale (perdita di libido).
Il ciclo mestruale può diventare irregolare o interrompersi nelle donne.
'Assottigliamento' delle ossa (osteoporosi). Potresti fratturarti un osso più facilmente del solito.
'Ritenzione idrica' (edema) intorno alle caviglie.
Sete eccessiva.
Aumentata suscettibilità alle infezioni.
I bambini colpiti tendono ad essere obesi ma crescono lentamente, quindi sono bassi per la loro età.
Come progredisce la sindrome di Cushing?
Torna ai contenutiNella maggior parte dei casi (tranne quando la causa è un farmaco steroideo), i sintomi si sviluppano gradualmente. La diagnosi spesso non è chiara per un certo periodo di tempo, a volte anni, dopo l'inizio dei sintomi.
Questo perché la maggior parte dei sintomi può essere causata anche da altri problemi comuni. Ad esempio, sebbene la maggior parte delle persone con la sindrome di Cushing abbia obesità, la maggior parte delle persone obese non ha la sindrome di Cushing. Allo stesso modo, l'ipertensione è comune, ma la sindrome di Cushing è una causa rara di essa.
Inoltre, i sintomi possono essere piuttosto aspecifici all'inizio. Ad esempio, potresti aumentare di peso, avere sbalzi d'umore e semplicemente non sentirti bene. Tuttavia, è difficile dire perché. Potresti persino essere trattato per depressione o obesità prima che la causa dei tuoi sintomi diventi chiara.
Sindrome di Cushing nei bambini
Questo è raro.
Aumento di peso.
Crescita verticale rallentata/fermata.
Pressione sanguigna elevata.
Cushing's syndrome in males
Libido ridotta (desiderio sessuale).
Problemi di fertilità.
Difficoltà di erezione.
Cushing's syndrome in females
Crescita di peli scuri e folti sul viso/corpo.
I periodi diventano irregolari o si fermano.
Continua a leggere sotto
Quali sono le cause della sindrome di Cushing?
Torna ai contenutiCi sono diverse cause della sindrome di Cushing. Queste includono le seguenti:
Adenoma ipofisario - Malattia di Cushing
Un adenoma ipofisario è un piccolo tumore non canceroso (benigno) nella ghiandola pituitaria. Di solito è inferiore a 1 cm di dimensione ed è composto da cellule anormali che producono grandi quantità di ACTH. L'ACTH stimola le ghiandole surrenali che poi producono troppo cortisolo. Le cellule anormali nell'adenoma non vengono 'spente' dal feedback dei livelli elevati di cortisolo.
Se si escludono i casi causati da farmaci (come menzionato in precedenza), circa 4 casi su 5 di sindrome di Cushing sono causati da un adenoma ipofisario. La sindrome di Cushing causata da un adenoma ipofisario è chiamata malattia di Cushing.
Problemi surrenali
Esistono vari disturbi rari delle ghiandole surrenali che possono causare alti livelli di cortisolo. Questi includono:
Iperplasia surrenalica - which means there is increased number and growth of the cells in the adrenal glands. These cells then make too much cortisol. There are various different types of adrenal hyperplasia.
Tumori surrenali:
Un tumore non canceroso di una ghiandola surrenale.
Un tumore canceroso (maligno) di una ghiandola surrenale (molto raro).
Altre cause di eccesso di ACTH ('ACTH ectopico')
Alcuni tumori rari in altre parti del corpo a volte producono ACTH - ad esempio, alcuni tipi di cancro ai polmoni. L'ACTH ectopico (cioè ACTH non prodotto nella ghiandola pituitaria) stimola quindi le ghiandole surrenali a produrre troppo cortisolo.
Una varietà di tumori può produrre ACTH, alcuni cancerosi e altri non cancerosi. Alcuni tumori non cancerosi sono così piccoli che è molto difficile trovare dove nel corpo viene prodotto l'eccesso di ACTH.
Gli steroidi possono causare la sindrome di Cushing?
Some people take steroid medicines which are similar to cortisol - for example, prednisolone. Questo è talvolta utilizzato per trattare varie condizioni come alcuni tipi di artrite e alcuni tipi di cancro. Gli effetti collaterali del trattamento a lungo termine con steroidi possono causare sintomi e problemi simili alla sindrome di Cushing.
Altre cause
Some people who bere molto alcol make too much cortisol. The cortisol level goes back to normal if drinking alcohol stops.
Some people with depressione grave make too much cortisol.
Come diagnosticare la sindrome di Cushing
Torna ai contenutiTest per confermare l'alto livello di cortisolo
Il livello di cortisolo normalmente varia durante il giorno. Pertanto, un semplice esame del sangue non è sufficiente per diagnosticare la sindrome di Cushing. Uno o più dei seguenti test possono essere consigliati:
Un test per misurare la quantità di cortisolo che elimini con l'urina. Devi raccogliere tutta l'urina che produci in 24 ore in un contenitore di plastica. Questo viene inviato al laboratorio per misurare il cortisolo.
In addition, or as an alternative, a esame del sangue may be arranged after you take a medicine called desametasone. Questo medicinale normalmente sopprime la quantità di cortisolo che produci. Un livello di cortisolo nel sangue che è alto dopo aver assunto questo medicinale aiuta a confermare la sindrome di Cushing.
Un esame del sangue o un test della saliva notturno per misurare il livello di cortisolo. Il livello di cortisolo dovrebbe essere basso dopo che ti addormenti e un livello alto è anormale.
Esami per individuare la causa dell'alto livello di cortisolo
Una volta confermato che stai producendo troppo cortisolo, avrai bisogno di ulteriori test per scoprire cosa sta causando l'alto livello. Ad esempio, è dovuto a un tumore ipofisario (adenoma), a una causa ectopica di ACTH, o a una causa surrenalica?
Blood tests which measure cortisol and other hormones may help to locate the cause. This may involve taking blood from unusual sites of the body. You may also need a tomografia computerizzata of the pituitary gland, adrenal glands or other parts of the body. The tests are often quite complex.
Campionamento del seno petroso
I seni petrosi sono le vene alla base del cranio che drenano la ghiandola pituitaria. Il campionamento del seno petroso è un test estremamente sensibile, specifico e accurato per diagnosticare la malattia di Cushing e distinguere tra una causa pituitaria e ACTH ectopico.
Un catetere viene inserito in una vena di ciascuna gamba e fatto risalire nella vena giugulare su entrambi i lati del collo. Un piccolo catetere viene quindi inserito attraverso ciascuno di questi cateteri nel seno petroso su entrambi i lati della ghiandola pituitaria. I campioni di sangue vengono prelevati da entrambi i cateteri, così come dal sangue che circola nel corpo, per misurare i livelli ormonali.
Come trattare la sindrome di Cushing
Torna ai contenutiLe opzioni di trattamento dipendono da ciò che sta causando l'alto livello di cortisolo.
Trattamento chirurgico per un adenoma ipofisario
Se hai un adenoma ipofisario, il trattamento più comune è rimuoverlo chirurgicamente. Questo viene fatto utilizzando strumenti molto fini. Il chirurgo può raggiungere la ghiandola pituitaria attraverso un piccolo taglio dietro il labbro superiore, appena sopra i denti anteriori (o a volte dall'interno di una narice).
Gli strumenti vengono passati attraverso la base del cranio - l'osso sfenoide. Quindi, questa operazione è chiamata 'chirurgia trans-sfenoidale' e viene eseguita in anestesia generale. L'obiettivo è rimuovere l'adenoma ma lasciare intatta la restante parte della ghiandola pituitaria.
Removing the adenoma causes the level of cortisol in your body to go from high to almost zero. So, following surgery you need to take a medicine called idrocortisone (similar to cortisol) for several months before your pituitary gland returns to normal.
Ci vogliono anche diversi mesi affinché il tuo corpo si riadatti e i sintomi migliorino gradualmente. L'operazione ha successo in circa 8 casi su 10. Il tuo chirurgo ti consiglierà sulle possibili complicazioni che a volte si verificano - ad esempio:
Sometimes the operation may damage some other parts of the pituitary gland. This may cause a reduced production of some other hormones. If this occurs, you can take terapia ormonale sostitutiva.
A volte non è possibile rimuovere tutte le cellule che producono l'eccesso di ACTH. Se ciò accade e l'ACTH rimane alto dopo l'intervento chirurgico, le opzioni includono un secondo intervento o altri trattamenti elencati di seguito.
Altri trattamenti per un adenoma ipofisario
Quando la chirurgia ipofisaria non è possibile, viene rifiutata o non ha avuto successo, si possono considerare altri trattamenti:
Radioterapia
Radioterapia can destroy the pituitary adenoma. This has a good chance of success but may take months or years to take effect.
Medicazione
Questo potrebbe essere necessario fino a quando il trattamento con radiazioni non avrà effetto. Inoltre, la radioterapia può danneggiare le cellule normali dell'ipofisi e può causare bassi livelli di altri ormoni prodotti dalla ghiandola pituitaria. Tuttavia, la terapia ormonale sostitutiva può solitamente essere assunta se ciò si verifica.
Chirurgia
Un intervento chirurgico per rimuovere entrambe le ghiandole surrenali è un'opzione. Questo impedisce al tuo corpo di produrre cortisolo (e altri ormoni) dalle ghiandole surrenali. Avrai bisogno di una terapia sostitutiva a vita di alcuni ormoni.
Tuttavia, l'adenoma rimarrà nella ghiandola pituitaria e continuerà a produrre alti livelli di ACTH, che in alcuni casi possono causare problemi. I farmaci per bloccare la produzione o gli effetti del cortisolo possono funzionare. Ci sono diversi medicinali che possono essere provati con vari livelli di successo.
Trattamenti per altre cause della sindrome di Cushing
Le opzioni di trattamento dipendono dalla causa. Ad esempio:
Se un tumore in una ghiandola surrenale è la causa, un'operazione per rimuoverlo curerà la condizione.
Per l'iperplasia surrenalica (vedi sopra), potrebbe essere necessario rimuovere entrambe le ghiandole surrenali. Dovrai quindi seguire una terapia sostitutiva a vita di alcuni ormoni surrenali.
Altri tumori nel corpo che producono ACTH ectopico possono essere rimossi, a seconda del tipo di tumore, della sua posizione, ecc.
I farmaci per bloccare la produzione o gli effetti del cortisolo possono essere un'opzione.
Che cos'è il cortisolo e a cosa serve?
Torna ai contenutiIl cortisolo è classificato come un ormone glucocorticoide prodotto dalle ghiandole surrenali. (Un ormone è una sostanza chimica prodotta in una parte del corpo che passa nel flusso sanguigno e ha effetti su altre parti del corpo.) Hai due piccole ghiandole surrenali che si trovano appena sopra ciascun rene.
Il cortisolo è vitale per la vita. Ha diverse funzioni, tra cui:
Aiutare a regolare la pressione sanguigna.
Aiutare a regolare il sistema immunitario.
Aiutare a bilanciare l'effetto dell'insulina per mantenere il livello di zucchero nel sangue normale.
Aiutare il corpo a rispondere allo stress.
Come viene normalmente controllato il livello di cortisolo?
Torna ai contenutiGhiandole pituitaria e surrenali
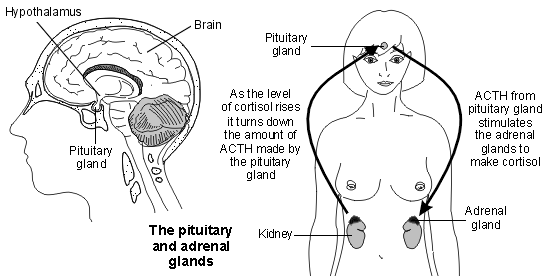
Il livello di cortisolo deve essere giusto. Troppo o troppo poco può causare problemi. La quantità di cortisolo prodotta nelle ghiandole surrenali è controllata da un altro ormone chiamato ormone adrenocorticotropo (ACTH) - e talvolta semplicemente chiamato corticotropina. L'ACTH è prodotto nella ghiandola pituitaria.
La ghiandola pituitaria si trova appena sotto il cervello. Produce diversi ormoni, tra cui l'ACTH. La quantità di ACTH prodotta dalla ghiandola pituitaria è in gran parte controllata da un altro ormone chiamato ormone di rilascio della corticotropina (CRH).
Il CRH è prodotto in una piccola parte del cervello chiamata ipotalamo, che si trova appena sopra la ghiandola pituitaria. Il CRH stimola alcune cellule nella ghiandola pituitaria a produrre ACTH.
L'ACTH passa nel flusso sanguigno, viene trasportato alle ghiandole surrenali e stimola la ghiandola surrenale a produrre cortisolo. Se il livello di ACTH aumenta nel flusso sanguigno, le ghiandole surrenali producono più cortisolo.
Tuttavia, il cortisolo ha quello che è noto come un effetto di feedback negativo sulla ghiandola pituitaria. Cioè, quando il livello di cortisolo nel flusso sanguigno supera un certo livello, riduce la quantità di ACTH prodotta dalla ghiandola pituitaria.
Ciò significa che la ghiandola surrenale viene stimolata meno e quindi viene prodotto meno cortisolo. Pertanto, il livello di cortisolo viene mantenuto entro un certo intervallo - giusto quanto necessario dal corpo.
Patient picks for Problemi surrenali

Ormoni
Affaticamento surrenale
La fatica surrenale è una teoria secondo cui le ghiandole surrenali possono diventare 'sovraccariche' a causa dello stress cronico, portando a sintomi come affaticamento e bassa energia. Tuttavia, non ci sono prove scientifiche a sostegno di questa affermazione. La fatica surrenale non è riconosciuta come una condizione medica dalle società mediche professionali, e il consenso tra i medici tradizionali è che non esiste come malattia.
di Dr Doug McKechnie, MRCGP

Ormoni
Iperplasia surrenalica congenita
L'iperplasia surrenalica congenita è una condizione ereditaria (genetica) che provoca il gonfiore delle ghiandole surrenali. La condizione è associata a una diminuzione del livello ematico di un ormone chiamato cortisolo e a un aumento del livello degli ormoni sessuali maschili (androgeni) in entrambi i sessi. Alcune persone sviluppano una forma lieve che non produce sintomi. Altri (principalmente neonati maschi) sviluppano una forma grave che può essere pericolosa per la vita. È disponibile un trattamento medico per correggere i livelli ormonali. A volte si considera un intervento chirurgico per migliorare l'aspetto dei genitali insoliti (nelle ragazze).
di Dott.ssa Rosalyn Adleman, MRCGP
Ulteriori letture e riferimenti
- The Pituitary Foundation
- Biller BM, Grossman AB, Stewart PM, et al; Trattamento della sindrome di Cushing ACTH-dipendente: una dichiarazione di consenso. J Clin Endocrinol Metab. 15 Apr 2008;.
- Boscaro M, Arnaldi G; Approccio al paziente con possibile sindrome di Cushing. J Clin Endocrinol Metab. 2009 Set;94(9):3121-31.
- Tritos NA, Biller BM; Progressi nelle terapie mediche per la sindrome di Cushing. Discov Med. 2012 Feb;13(69):171-9.
- Gadelha MR, Vieira Neto L; Efficacia del trattamento medico nella malattia di Cushing: una revisione sistematica. Clin Endocrinol (Oxf). 2014 Gen;80(1):1-12. doi: 10.1111/cen.12345. Pubblicato online 12 Nov 2013.
- Fleseriu M; Recenti progressi nel trattamento medico della malattia di Cushing. F1000Prime Rep. 3 marzo 2014;6:18. doi: 10.12703/P6-18. eCollection 2014.
- Guignat L, Bertherat J; La diagnosi della sindrome di Cushing: una linea guida pratica clinica della Società Endocrina: commento da una prospettiva europea. Eur J Endocrinol. 2010 Lug;163(1):9-13. doi: 10.1530/EJE-09-0627. Pubblicato online 7 Apr 2010.
- Nieman LK; Sindrome di Cushing: aggiornamento su segni, sintomi e screening biochimico. Eur J Endocrinol. 2015 Ott;173(4):M33-8. doi: 10.1530/EJE-15-0464. Epub 2015 Lug 8.
- Zografos GN, Perysinakis I, Vassilatou E; Sindrome di Cushing subclinica: concetti attuali e tendenze. Ormoni (Atene). Lug-Set 2014;13(3):323-37.
- Chaudhry HS, Singh G; Cushing Syndrome
Continua a leggere sotto
Storia dell'articolo
Le informazioni su questa pagina sono scritte e revisionate da clinici qualificati.
Prossima revisione prevista: 12 maggio 2028
20 giu 2023 | Ultima versione

Chiedi, condividi, connettiti.
Esplora le discussioni, fai domande e condividi esperienze su centinaia di argomenti di salute.

Non ti senti bene?
Valuta i tuoi sintomi online gratuitamente
Iscriviti alla newsletter di Patient
La tua dose settimanale di consigli sulla salute chiari e affidabili - scritti per aiutarti a sentirti informato, sicuro e in controllo.
By subscribing you accept our Informativa sulla Privacy. Puoi annullare l'iscrizione in qualsiasi momento. Non vendiamo mai i tuoi dati.