Disturbi maculari
Revisione paritaria di Dr Krishna Vakharia, MRCGPUltimo aggiornamento di Dr Colin Tidy, MRCGPUltimo aggiornamento 19 Set 2023
Rispetta le linee guida editoriali
- ScaricaScarica
- Condividi
- Language
- Discussione
- Versione audio
- Add to preferred sources on Google
Professionisti Medici
Professional Reference articles are designed for health professionals to use. They are written by UK doctors and based on research evidence, UK and European Guidelines. You may find the Degenerazione maculare article more useful, or one of our other articoli sulla salute.
In questo articolo:
Continua a leggere sotto
Che cos'è la macula?
La macula è la regione centrale della retina situata al polo posteriore dell'occhio, tra le arterie temporali superiore e inferiore, 3 mm lateralmente (temporalmente) al disco ottico. È la parte della retina che produce la visione centrale, per vedere quelle cose su cui cerchiamo di concentrarci da vicino, per rilevare i dettagli, per leggere e lavorare da vicino - per la maggior parte delle persone la visione normale e funzionale chiave.
La macula ha un diametro di 5,5 mm e contiene al suo interno la fovea di 1,5 mm di diametro e, all'interno di essa, la foveola, un'area di 0,35 mm che ospita la più alta concentrazione di fotorecettori a cono nella retina (escludendo i bastoncelli) ed è responsabile di consentire la massima acuità visiva centrale. Non ci sono vasi che sovrastano la foveola, che è interamente alimentata dai capillari sottostanti della coroide.
Diagramma che dettaglia la macula
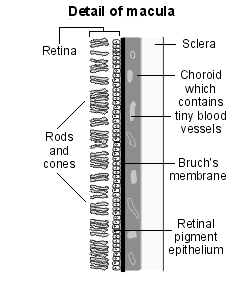
Valutazione della macula
Torna ai contenutiSintomi associati alla disfunzione maculare
Compromissione della visione centrale. Questo può essere caratterizzato come qualcosa che sembra ostruire la visione centrale o come una macchia sfocata.
Metamorfopsia. Questo descrive una distorsione delle immagini - in particolare delle linee rette ('Se guardi la finestra, tutti i lati del telaio sembrano dritti?').
Distortion of image size occurs uncommonly. Objects may appear bigger (macropsia) or smaller (micropsia). This may in turn give rise to diplopia, poiché c'è una discrepanza tra l'immagine percepita nell'occhio sano e in quello malato.
Continua a leggere sotto
Valutazione della funzione maculare
Torna ai contenutiAcuità visiva
Il test più importante è la valutazione dell'acuità visiva. Nota l'acuità a distanza utilizzando un tabellone di Snellen, assicurandoti di aver identificato qualsiasi storia passata di problemi di acuità visiva (ad esempio, ambliopia). Se hai accesso a un libretto per la visione da vicino, valuta anche la visione da vicino. Chiedi al paziente di tenere il libretto a circa 30 cm (circa la lunghezza di un braccio) e, utilizzando i suoi occhiali da lettura abituali, di leggere i brevi passaggi, un occhio alla volta.
Griglia di Amsler
Esistono diverse forme di griglie di Amsler, ma la più comune è una griglia di 10 cm per 10 cm stampata su carta bianca semplice.1 It is evenly divided into 0.5 cm by 0.5 cm squares and has a small black dot at its centre. Ask the patient to cover one eye and hold the grid about 30 cm away from them, preferably resting on a surface so that they can draw on the paper. The steps to using it are:
Chiedi: 'Cosa c'è al centro del foglio?' (la mancata visione del punto suggerisce uno scotoma centrale).
(Se non c'è uno scotoma centrale): 'Voglio che ti concentri sul punto centrale e mi dica se riesci a vedere tutti e quattro gli angoli del grande riquadro con la coda dell'occhio.'
'Continuando a concentrarti sul punto centrale: Mancano alcune delle piccole caselle? Dove? Puoi ombreggiare l'area in cui mancano?'
'Infine, mentre continui a concentrarti sul punto centrale: alcune delle linee appaiono distorte? Dove? Puoi tracciare sopra quelle linee che non sono dritte?'
Riposa e poi testa l'altro occhio.
Anomalie di una qualsiasi delle risposte suggeriscono una patologia maculare. I pazienti possono utilizzare la griglia a casa e testarsi da soli (ricordare loro di farlo un occhio alla volta).1
Esame della macula
Oftalmoscopia - the macula is visible as a dark circular patch between the vascular arches, the fovea being about 1 disc diameter lateral to the disc itself. The foveola is usually seen as a bright pinpoint yellow reflex at the centre of the macula. If you ask the patient to look directly at the light, the macula is then right in front of your line of vision. This may be uncomfortable for the patient, and it is best left until the end of the fundoscopic examination.
Biomicroscopia a lampada a fessura - this provides a good view of the macula and the underlying retinal pigment epithelium.
Angiografia con fluoresceina - this involves observation of the passage of fluorescein dye through the retinal and choroidal circulation. Fluorescein is injected peripherally and, some seconds later, a series of photographs is taken of the fundus through dilated pupils. Both eyes are photographed for comparison. This enables the identification of abnormal blood vessels, loss of blood vessels, blockages and leaks. Most patients experience a temporary discolouration of the skin (yellow tinge) and urine (orange tinge) and some may experience nausea and vomiting. More serious (but uncommon) adverse effects include allergy and anaphylaxis. For this reason patients are asked to wait in clinic for some time after the angiography.
Angiografia con verde indocianina - this follows the principle of fluorescein angiography but enables better visualisation of the choroidal circulation. It may be performed at the same time as fluorescein angiography, the two tests being run simultaneously. Adverse effects are less common and include sneezing, pruritus, nausea and vomiting. Syncope, backache and local skin necrosis may occasionally occur. Indocyanine green is contra-indicated in patients with iodine allergy or in those who are pregnant.
Tomografia a coerenza ottica (OCT) - this provides a cross-sectional view of the retina, including the macula. It generates a 3-D image of the macula and optic disc and is invaluable in assisting the diagnosis of macular (and glaucomatous) pathology. It is quick and painless, and is increasingly available in most eye departments.
Disturbi maculari
Torna ai contenutiA range of problems can affect the macula. The most common of these in the UK is degenerazione maculare legata all'età. Other common macular conditions are edema maculare, fori maculari e macchia retinica di Förster-Fuchs (myopic maculopathy).
Altre malattie che possono colpire la retina includono (vedi i link per ulteriori dettagli):
Ci sono altri problemi meno comuni che possono colpire la macula:
Corioretinopatia sierosa centrale (CSCR)2
Descrizione - also known as central serous retinopathy (CSR), this condition is characterised by fluid leakage at the level of the retinal pigment epithelium (which lies just beneath the photoreceptors) in the macular area. It is usually idiopathic but may be associated with systemic hypertension, systemic and inhaled steroids, and pregnancy. There is a 5% prevalence in sindrome di Cushing. Ci sono anche interessanti associazioni psicologiche tipicamente descritte: i pazienti sono più propensi a:
Hanno personalità di tipo A.
Avere nevrosi di conversione.
Essere in trattamento con farmaci psicofarmacologici.
Lo stress o un evento psicologico disturbante precede l'insorgenza della CSCR nella maggior parte dei pazienti. Tuttavia, più recentemente, ci sono stati alcuni dibattiti su questi apparenti legami psicologici.Presentazione - the patient (typically aged between 20 and 45 years, and eight times more likely to be male) complains of acute blurring of the vision which may range from a mild central disturbance to a severe drop (eg, 6/60). Colours may appear washed out and there can be a central scotoma. Symptoms are usually unilateral. Metamorphopsia and image size distortion are common. Examination reveals reduced visual acuity and, very occasionally, a relative afferent pupillary defect (RAPD) - although presence of this prompts the thought of optic neuritis. Examination of the fundus reveals a well-demarcated, localised serous detachment of the neurosensory retina from the retinal pigment epithelium in the macular region.
Gestione - mainstays of treatment are observation, photodynamic therapy (PDT) and laser procedures. Observation is feasible due to possible spontaneous recovery in most acute CSCR cases. In general, PDT and laser procedures, such as conventional laser photocoagulation, are used to provide more rapid visual recovery, when disease does not improve spontaneously during observation.
Risultato - this tends to be excellent with spontaneous and full recovery usually occurring between 1 and 6 months. Occasionally, the course is prolonged (6-12 months), and may become chronic (>12 months). Only the latter is associated with permanent impairment of visual ability and, in these patients, the history has often been atypical and there may be bilateral pathology. The prognosis tends to be highly dependent on presenting visual acuity, with initial visual acuities of <6/9 usually recovering, on average, two to three Snellen lines over the next few years.2
Membrana epiretinica maculare3
Descrizione - this is a phenomenon in which neural support cells grow over the macula to form a membrane (epiretinal gliosis). This may be idiopathic or secondary to retinal surgical procedures, retinal vascular disease, intraocular inflammation or trauma. The membrane may be thin (cellophane maculopathy) or thickened and contracted (macular pucker).
Presentazione - patients, who are usually middle-aged to elderly, may be asymptomatic or present with a decrease in visual acuity (mild in cellophane maculopathy (eg, 6/9), more in macular pucker (eg, 6/12 or worse)). Examination reveals a glistening membrane over the macula: there may also be retinal wrinkles radiating out from the macula.
Gestione - conservative management is supported by the fact that most epiretinal membranes are asymptomatic and do not progress, and some even regress. Aggressive management has been proposed for select cases, based on the fact that patients with better pre-operative visual acuity tend to have better postoperative results.
Risultato - visual acuity may not necessarily be improved but any image distortion may be helped by surgery. Poor prognostic features include long duration of symptoms prior to surgery, underlying macular co-pathology and low pre-operative visual acuity.
Pieghe coroidali4
Descrizione - these arise as a consequence of choroidal congestion, scleral folding or contraction of one of the neuroretinal membranes. The condition is usually idiopathic but can also arise due to orbital disease (eg, malattia dell'occhio tiroideo), tumori coroideali (ad esempio, melanomi), ipotonia oculare (ad esempio, a seguito di alcuni tipi di intervento chirurgico) e una serie di altre ragioni.
Presentazione - patients will predominantly complain of metamorphopsia but, depending on the underlying cause and the extent of the folds, may also complain of a decreased visual acuity. Parallel grooves (like wrinkled cling film) can be seen stretching across the retina.
Gestione - this depends on the underlying cause. For example, traumatic folds are sometimes treated with injected triamcinolone.
Risultato - this depends on the underlying cause.
Malattia di Best (distrofia maculare vitelliforme)5
Descrizione - this rare autosomal dominant condition belongs to a group of hereditary fundus dystrophies known as 'inherited pattern dystrophies'.
Presentazione - asymptomatic or decreased vision; this may be in childhood, or in early adulthood, or it may not be detected until later on in life when there is another reason to carry out a fundal examination. It is characterised by well-defined, round yellow lesions which are often compared to an egg yolk (later followed by a scrambled egg appearance, and then atrophy). It is a bilateral condition.
Gestione - there is no effective treatment but laser treatment is sometimes used to address complications such as neovascular membrane formation.
Risultato - this depends on the type but ranges from excellent (adult vitelliform macular dystrophy) to poor (juvenile Best's disease: there is progressive macular scarring from the fifth decade of life which can eventually lead to legal severe sight impairment).
Altre distrofie maculari
Oltre alla malattia di Best, esistono numerose altre distrofie maculari riconosciute. In generale, tendono a causare la perdita di fotorecettori con accumulo di detriti intorno all'epitelio pigmentato retinico. Attualmente non esiste un trattamento efficace per queste malattie e l'accento è posto sulla diagnosi e sul counseling appropriato con cure di supporto secondo necessità. Le condizioni che rientrano in questa categoria includono:
Malattia di Stargardt, o fundus flavimaculatus (due presentazioni cliniche della stessa malattia)5 .
Degenerazione vitelliforme dell'adulto.
Drusen familiari.
Edema maculare cistoide dominante.
Degenerazioni dei coni.
Continua a leggere sotto
Altre condizioni rare che colpiscono la macula
Torna ai contenutiVasculopatia coroidale polipoide idiopatica6
Descrizione - abnormality believed to originate in the inner choroid. The exact pathogenesis remains unclear; however, the pathologies involve dilated thin-walled aneurysmal vessels in the choroid bleeding (giving rise to the term posterior uveal bleeding syndrome), particularly around the macular region.
Presentazione - the patient (more often non-white) presents with sudden, painless, unilateral visual impairment. Retinal pigment epithelial or full-thickness retinal detachments may be observed on examination ± emorragia vitreale.
Gestione - some patients benefit from laser treatment.
Risultato - this is usually good with spontaneous resolution of the haemorrhage.
Maculopatia nel foro del disco ottico7
Descrizione - an optic disc pit is a rare congenital abnormality associated with a visual field defect. Occasionally, the macula becomes involved in this condition: it accumulates subretinal fluid (possibly from the subarachnoid space, possibly from the vitreous) and this may eventually be associated with a retinal pigment epithelial detachment.
Presentazione - these patients present at puberty with a progressive, painless visual impairment. The optic disc pit itself may be asymptomatic and so this may be the first time this diagnosis is made.
Gestione - there are no clear guidelines on the management, and numerous techniques have been described, including laser photocoagulation, intravitreal gas injection, macular buckling and pars plana vitrectomy with many different modifications.
Risultato - this depends on the degree of macular involvement and the need for treatment.
Maculopatia solare8
Descrizione - the harmful effects of sunlight caused by looking directly into the sun include thermal and photochemical damage in the retinal pigment epithelium and photoreceptors. The histological damage occurs at the level of the retinal pigment epithelium melanosomes and photoreceptor external segment.
Presentazione - 3-7 days after exposure the patient complains of impairment of central vision, with or without metamorphopsia and with or without a central scotoma. Examination reveals a variously impaired visual acuity and there may be small unilateral or bilateral yellow spots around the macula. About two weeks later, these are surrounded by mottling.
Diagnosi - can be confirmed by optical coherence tomography
Gestione - observation.
Risultato - the outcome is usually good. Visual acuity starts to improve 1 to 2 weeks after sun exposure, with improvement continuing to reach a maximum recovery at 6 months, and then reaches a plateau level, with variable but usually relatively mild residual symptoms.
Condizioni maculari che insorgono in associazione con problemi sistemici
Torna ai contenutiStrie angioidi9
Descrizione - these arise as a result of degenerative structural abnormalities in the layers of the neuroretina and manifest themselves as crack-like dehiscences associated with calcium deposition. These structural changes arise as a result of systemic disease in 50% of cases. Such diseases include pseudoxantoma elastico, Sindrome di Ehlers-Danlos, rarely Malattia ossea di Paget and some haemoglobinopathies (eg, anemia falciforme).
Presentazione - initially asymptomatic or slight decrease in vision but, over time, this becomes quite marked. There will be bilateral linear brown lesions on fundoscopy which intercommunicate in a ring-like fashion and, eventually, the optic nerve will be affected too. There are often associated fundal findings.
Gestione - initially observation alone, although some patients benefit from laser photocoagulation and surgery (removal of the neovascular membrane).
Risultato - ultimately, this is poor, as the streaks creep over the fovea, cause exudative leaks in the macula, and associated haemorrhage. This occurs in over 85% of patients.
Maculopatia correlata al cancro
Descrizione - rarely maculopathy is a systemic manifestation of cancer elsewhere in the body: it tends to occur in association with small cell cancro ai polmoni and occasionally other epithelial tumours. It may be the first manifestation of these tumours. It is characterised by an autoimmune photoreceptor destruction but there are no ocular metastases.
Presentazione - gradual onset of dimming of the vision and associated shimmering photopsia (flashes of light). There may be bizarre visual images seen and night blindness. The symptoms are bilateral (but may be asymmetrical) and progressive with little to see on fundus examination.
Gestione - there may be a response to systemic steroids.
Risultato - the prognosis is poor, both visually and systemically.
Maculopatie indotte da farmaci10
Un certo numero di maculopatie può manifestarsi a seguito dell'assunzione di farmaci sistemici. La gestione ottimale per queste condizioni è la sospensione del farmaco, ove possibile, e l'osservazione presso l'ambulatorio di oftalmologia. Molte si risolvono col tempo.
Le maculopatie indotte da farmaci includono:
Idrossiclorochina: cambiamenti nello strato dei fotorecettori e nell'epitelio pigmentato retinico, solitamente nelle regioni parafoveale e perifoveale; la tomografia a coerenza ottica mostra un assottigliamento progressivo della retina interna in pazienti senza tossicità retinica diagnosticata; cambiamenti solitamente notati dopo anni di utilizzo del farmaco.
Pentosano polisolfato sodico: iperpigmentazione paracentrale nello strato dell'epitelio pigmentato retinico con depositi vitelliformi circostanti; l'angiografia con tomografia a coerenza ottica mostra vuoti di flusso nei coriocapillari; cambiamenti solitamente notati dopo anni di utilizzo del farmaco.
Brolucizumab intravitreale: infiammazione intraoculare e vasculite retinica occlusiva che si presentano circa 25-30 giorni dopo l'iniezione.
Inibitori MEK (cobimetinib): distacchi retinici sierosi multifocali transitori e autolimitanti che coinvolgono la retina centrale e periferica.
Ulixertinib: edema maculare cistoide, fluido sottoretinico e depositi sottoretinici tra l'epitelio pigmentato retinico e la zona di interdigitazione.
Inibitori del recettore del fattore di crescita dei fibroblasti (erdafitinib): distacco retinico sieroso centrale, solitamente asintomatico o con sintomi molto lievi.
Gentamicina sottocongiuntivale: sbiancamento maculare ed emorragie retiniche nel periodo post-operatorio immediato.
Moxifloxacina intraoculare: sindrome tossica del segmento posteriore; riduzione dell'acuità visiva, perdita della zona ellissoidale subfoveale alla tomografia a coerenza ottica, riduzione delle risposte retiniche a campo pieno ed elettroretinogramma negativo.
Vancomicina intracamerale: vasculite retinica occlusiva emorragica (guaina vascolare, emorragie retiniche diffuse, ischemia retinica interna e edema).
Tamoxifene: depositi cristallini, cavitazioni foveali pseudocistiche, coroide più sottile e spessore retinico totale.
Ritonair: marezzatura bilaterale dell'epitelio pigmentato retinico parafoveale, perdita degli strati retinici esterni e della coroide, disfunzione dei coni e dei bastoncelli.
Efavirenz: difetti bilaterali del campo visivo centrale e paracentrale, marezzatura dell'epitelio pigmentato retinico, perdita degli strati retinici esterni, risposte maculari ridotte all'elettroretinogramma multifocale.
Nitriti alchilici: una macchia gialla alla fovea; la tomografia a coerenza ottica mostra una disgregazione dei fotorecettori foveali.
Clorochina e idrossiclorochina both have the potential for retinotoxicity and may also result in corneal deposits. The retinopathy is related to the total cumulative dose and is more marked with chloroquine. Patients present with decreased vision (which may be severe in end-stage chloroquine maculopathy - less than 6/60 - and characterised by a 'bull's-eye' macular lesion: a well-defined red centre surrounded by a mottled yellow periphery), abnormal colour vision and difficulty in adjusting to darkness (nyctalopia). There may also be a scotoma.
Il Royal College of Ophthalmologists raccomanda che:11
L'acuità visiva deve essere registrata prima di iniziare questi farmaci.
Tutti gli individui che hanno assunto idrossiclorochina per più di 5 anni dovrebbero ricevere un monitoraggio annuale per la retinopatia.
Tutti gli individui che hanno assunto clorochina per più di 1 anno dovrebbero ricevere un monitoraggio annuale per la retinopatia.
Tutti gli individui che assumono idrossiclorochina e che presentano fattori di rischio aggiuntivi per la tossicità retinica possono essere monitorati annualmente dopo l'inizio della terapia. Questo deve essere deciso dal medico prescrittore qualora siano presenti fattori di rischio aggiuntivi. Fattori di rischio aggiuntivi: uso concomitante di tamoxifene, funzione renale compromessa (eGFR inferiore a 60 ml/min/1.73 m2), dose di idrossiclorochina superiore a 5 mg/kg/giorno.
Altre potenziali cause di maculopatia indotta da farmaci includono:
Vigabatrin - in around a third of cases, a visual field defect develops which is largely asymptomatic but optic atrophy may occur. The visual field defects are generally static once established - they do not progress but do not resolve on drug withdrawal. The Royal College of Ophthalmologists recommends organising a baseline visual field test which needs to be repeated every six months for the first three years of treatment and then annually thereafter.
Fenotiazine - drugs used in the treatment of schizophrenia can cause pigmentary changes affecting the macula, characterised by brown clumping of pigment ± loss of retinal pigment epithelium. Patients on these medications may be asymptomatic or present with blurred vision, browning of the vision or difficulty in seeing at night. Current prescribing practice should not lead to retinopathy.
Maculopatia cristallina tossica - tamoxifen, canthaxanthin and methoxyflurane occasionally cause toxic retinopathy when taken in higher doses. This tends to present as a decrease in visual acuity. On examination, tiny, glistening deposits appear arranged in a ring around the macula. The condition may lead to a mild drop in visual acuity but current prescribing practices rarely lead to retinopathy.
Deferoxamina - this may lead to a decrease in visual acuity associated with nyctalopia (night blindness). It can occur at any dosage level and has even been reported after a single dose.
Antimicrobici - didanosine (used in the treatment of HIV) can cause retinopathy in children, and clofazimine (anti-mycobacterial) can cause an extensive bull's-eye maculopathy with pigment deposit and atrophy.
Cocaina - ocular complications of topical (intranasal) cocaine abuse are rare but have been described. This is characterised by impaired colour vision on substance withdrawal.
Maculopatia di Valsalva12
Descrizione - intraocular bleeding can occasionally occur as a result of a sudden, severe increase in intrathoracic or intra-abdominal pressure.
Presentazione - the patient may complain of sudden distortion of central vision in one or both eyes and fundoscopy reveals a small, isolated macular haemorrhage in one or both eyes.
Gestione - mainly conservative.
Risultato - excellent.
La Dott.ssa Mary Lowth è un'autrice o l'autrice originale di questo opuscolo.
Ulteriori letture e riferimenti
- (2013)
- Degenerazione maculare - legata all'età; NICE CKS, agosto 2022 (accesso solo Regno Unito)
- Amsler Grid: Test for Macular Degeneration or Other Vision Problems; Tutto sulla Visione
- Wong KH, Lau KP, Chhablani J, et al; Corioretinopatia sierosa centrale: cosa abbiamo imparato finora. Acta Ophthalmol. 2016 Giu;94(4):321-5. doi: 10.1111/aos.12779. Epub 2015 Lug 1.
- Stevenson W, Prospero Ponce CM, Agarwal DR, et al; Membrana epiretinica: diagnosi e classificazione basata sulla tomografia a coerenza ottica. Clin Ophthalmol. 29 marzo 2016;10:527-34. doi: 10.2147/OPTH.S97722. eCollection 2016.
- Jacobsen AG, Toft PB, Prause JU, et al; Follow-up a lungo termine delle pieghe coroidali persistenti e dello spostamento ipermetropico dopo la rimozione completa di una massa retrobulbare. BMC Res Notes. 14 Nov 2015;8:678. doi: 10.1186/s13104-015-1610-1.
- Altschwager P, Ambrosio L, Swanson EA, et al; Degenerazioni Maculari Giovanili. Semin Pediatr Neurol. 2017 Maggio;24(2):104-109. doi: 10.1016/j.spen.2017.05.005. Pubblicato online 2017 Maggio 23.
- Bhoomibunchoo C, Yospaiboon Y, Thoongsuwan S, et al; Vasculopatia coroide polipoide idiopatica in pazienti tailandesi con neovascolarizzazione coroideale clinica e angiografica. Clin Ophthalmol. 9 Feb 2017;11:317-322. doi: 10.2147/OPTH.S126226. eCollection 2017.
- Moisseiev E, Moisseiev J, Loewenstein A; Maculopatia da fossetta del disco ottico: quando e come trattare? Una revisione della patogenesi e delle opzioni di trattamento. Int J Retina Vitreous. 7 agosto 2015;1:13. doi: 10.1186/s40942-015-0013-8. eCollection 2015.
- Abdellah MM, Mostafa EM, Anber MA, et al; Maculopatia solare: prognosi nel corso di un anno di follow-up. BMC Ophthalmol. 18 settembre 2019;19(1):201. doi: 10.1186/s12886-019-1199-6.
- Mansour AM; Fessura laccata simile a stria angioide ampia maculare verticale simmetrica progressiva. Int Med Case Rep J. 19 Apr 2016;9:95-9. doi: 10.2147/IMCRJ.S103068. eCollection 2016.
- Hsu ST, Ponugoti A, Deaner JD, et al; Aggiornamento sulle Tossicità dei Farmaci Retinici. Curr Ophthalmol Rep. 2021;9(4):168-177. doi: 10.1007/s40135-021-00277-x. Pubblicato online il 21 Dic 2021.
- Yusuf IH, Foot B, Lotery AJ; Raccomandazioni del Royal College of Ophthalmologists sul monitoraggio degli utenti di idrossiclorochina e clorochina nel Regno Unito (revisione 2020): sintesi esecutiva. Eye (Lond). 2021 Giu;35(6):1532-1537. doi: 10.1038/s41433-020-01380-2. Pubblicato online 2021 Gen 9.
- Mukherjee C, Kumar A, Mitra A; Maculopatia di Valsalva: Trattare o non trattare. Oman J Ophthalmol. 2018 Gen-Apr;11(1):78-81. doi: 10.4103/ojo.OJO_91_2016.
Continua a leggere sotto
About the authorView full bio

Dr Colin Tidy, MRCGP
Medico di base, Autore medico
MBBS, MRCGP, MRCP (Paediatrics), DCH
Dr Colin Tidy is an NHS Doctor, based in Oxfordshire.
About the reviewerView full bio

Dr Krishna Vakharia, MRCGP
Chief Medical Officer for Health, Optum UK
MBChB, MRCGP(2013), BMedSci (hons), DFSRH, DRCOG, PGDipDerm (Distn)
Dr Krishna Vakharia is an NHS GP. She is also a regular examiner for the postgraduate Diploma in Practical Dermatology at Cardiff University as well as being the Chief Medical Officer for health at Optum UK.
Storia dell'articolo
Le informazioni su questa pagina sono scritte e revisionate da clinici qualificati.
Prossima revisione prevista: 14 Set 2028
19 Set 2023 | Ultima versione

Chiedi, condividi, connettiti.
Esplora le discussioni, fai domande e condividi esperienze su centinaia di argomenti di salute.

Non ti senti bene?
Valuta i tuoi sintomi online gratuitamente