Lichen sclerosus
Revisione paritaria di Dr Hayley Willacy, FRCGP Ultimo aggiornamento di Dr Colin Tidy, MRCGPUltimo aggiornamento 19 giu 2024
Rispetta le linee guida editoriali
- ScaricaScarica
- Condividi
- Language
- Discussione
- Versione audio
- Add to preferred sources on Google
Professionisti Medici
Professional Reference articles are designed for health professionals to use. They are written by UK doctors and based on research evidence, UK and European Guidelines. You may find one of our articoli sulla salute more useful.
In questo articolo:
Sinonimi: lichen sclerosus et atrophicus, balanite xerotica obliterans, lichen albus, malattia delle macchie bianche, malattia di Csillag, kraurosi vulvare
Continua a leggere sotto
Che cos'è il lichen sclerosus?
Il lichen sclerosus (LS) è una dermatosi infiammatoria cronica che di solito colpisce la pelle della regione anogenitale nelle donne, e il glande e il prepuzio negli uomini. Negli uomini era precedentemente chiamato balanite xerotica obliterante (BXO) e nelle donne lichen sclerosus et atrophicus, termini che non sono più in uso.1 It occurs less commonly in extragenital areas. It does not cause any systemic disease outside the skin.
Cause del lichen sclerosus (eziologia)12
Torna ai contenutiLa causa è sconosciuta:
Molti risultati ottenuti negli ultimi anni indicano sempre più verso una malattia indotta da autoimmunità in pazienti geneticamente predisposti e sempre meno verso un impatto significativo dei fattori ormonali.3
Esiste un'associazione con altre malattie autoimmuni, in particolare la malattia della tiroide, nelle donne ma non negli uomini.
Esiste una storia familiare positiva nel 10-12% dei soggetti colpiti.
Negli uomini c'è un'associazione con un aumento dell'IMC, malattia coronarica, diabete e fumo.
Le infezioni precedenti possono svolgere un ruolo provocatorio.
Il ruolo dell'infezione da borrelia è ancora controverso. Non ci sono prove di un collegamento nei pazienti nel Regno Unito e negli Stati Uniti.
Il trauma e un ambiente umido occlusivo possono agire come fattori precipitanti. Il lichen sclerosus si verifica raramente negli uomini circoncisi alla nascita, suggerendo che l'ambiente umido sotto il prepuzio possa predisporre. La comparsa nelle ferite chirurgiche e dopo radioterapia o scottature solari suggerisce che il trauma possa essere un fattore precipitante.
Continua a leggere sotto
Quanto è comune il lichen sclerosus? (Epidemiologia)1
Torna ai contenutiL'incidenza reale della LS è sconosciuta e probabilmente sottostimata. L'incidenza è più alta nelle femmine rispetto ai maschi. Si ritiene che ci sia una prevalenza di circa il 3% delle donne adulte e dello 0,07% degli uomini. L'incidenza nei ragazzi con fimosi può essere alta fino al 100%, sebbene i range riportati varino dal 12 al 100%. La condizione è extra-genitale in circa il 6% dei casi.3
Nelle donne ci sono due picchi di incidenza - nelle ragazze prepuberi e nelle donne in postmenopausa. Nei maschi si verifica nei ragazzi giovani e negli uomini adulti.
Sintomi del lichen sclerosus (presentazione)1
Torna ai contenutiLe lesioni sono chiazze ispessite bianche (papule e placche bianche porcellana). Queste possono progredire in chiazze bianche increspate (come carta da sigaretta). Le lesioni attive possono presentare aree di ecchimosi, ipercheratosi o bolle.
Lichen sclerosus
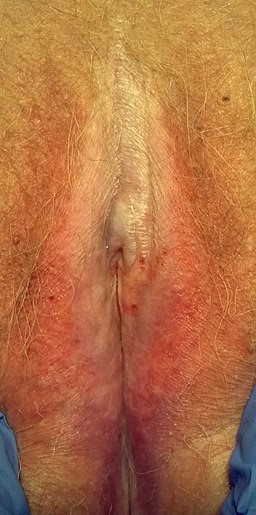
© Mikael Häggström, CC0, via Wikimedia Commons
Ulteriori immagini di LS nei maschi e nelle femmine, così come immagini di LS extra-genitale, sono disponibili su DermNet NZ.4
Donne
Sintomi:
Prurito - può essere intenso e disturbare il sonno, poiché di solito peggiora di notte. Questo è solitamente il primo sintomo.
Il dolore può verificarsi se ci sono fissure o erosioni, portando a dispareunia.
Le lesioni perianali sono comuni e possono causare stitichezza.
Può essere asintomatico e scoperto casualmente.
Segni:
Lesioni bianche come sopra. Queste possono essere irregolari o in un'area a forma di otto intorno alla vulva e all'ano.5
Le cicatrici distruttive possono causare il restringimento delle labbra e il restringimento dell'introito, oppure il clitoride può essere oscurato da aderenze. Non si verifica coinvolgimento genitale; la vagina e la cervice sono sempre risparmiate.
Le lesioni perianali si verificano in circa il 30% dei casi.
Nei casi delle ragazze, i segni possono essere scambiati per abuso sessuale, poiché spesso si verificano ecchimosi che possono essere molto evidenti.
Uomini
Le lesioni si trovano solitamente sul prepuzio, glande e solco coronale.
Sintomi:
Dolore, vesciche emorragiche.
Il prurito di solito non è un sintomo comune negli uomini.
Dispareunia, erezioni dolorose dovute a fimosi.
Se c'è cicatrizzazione del meato, flusso urinario debole o disuria. Potrebbe esserci rigonfiamento durante la minzione se c'è fimosi.
Segni:
Macchie bianche sul glande o sul prepuzio.
Vescicole emorragiche o porpora.
Raramente, vesciche o ulcere.
Se si è verificata cicatrizzazione - fimosi, atrofia del prepuzio, restringimento/ispessimento del meato. Può verificarsi balanite.
Il coinvolgimento perianale si verifica raramente (se mai).
Può essere asintomatico.
Sedi extragenitali
LS altrove è molto meno comune; si trova più spesso sul tronco superiore, ascelle, glutei e cosce laterali.
Più raramente le sedi includono il viso, il cuoio capelluto, le mani, i piedi e le unghie.
Le lesioni orali sono estremamente rare, ma possono colpire siti dove c'è epitelio squamoso stratificato corneificato - ad esempio, lingua, gengive e palato duro.
Continua a leggere sotto
Diagnosi del lichen sclerosus (indagini)15
Torna ai contenutiLa diagnosi viene solitamente effettuata clinicamente. In cure primarie, se il medico non è sicuro nell'identificazione e gestione, si dovrebbe fare riferimento a un collega di cure primarie con un interesse speciale o a cure secondarie (di solito una clinica specialistica di dermatologia vulvare o una clinica di urologia per gli uomini). Le lesioni dovrebbero essere ben documentate per scopi di follow-up, idealmente con diagrammi o fotografie. Altre indagini possono includere:
Biopsy:
È indicato solo in caso di incertezza diagnostica o sospetto di malignità.
Dovrebbe essere considerato quando la presentazione è atipica - ad esempio, in giovani donne adulte, in lesioni extragenitali o lesioni pigmentate.
Non è sempre pratico - ad esempio, nei bambini. Potrebbe essere preferibile iniziare il trattamento e monitorare la risposta.
È essenziale se le lesioni non rispondono a un trattamento adeguato.
Swabs are not required routinely but may be necessary in cases where there is erosive disease to exclude infection such as candidosi oppure herpes simplex.
Blood tests: current evidence and guidelines advise that an autoantibody screen to look for associated autoimmune disease is useful only if there are clinical features to suggest an autoimmune disorder. Consider autoimmunity screen and test della funzionalità tiroidea if symptoms are present. There is no evidence to support testing for autoantibodies without a clinical indication.
Diagnosi differenziale
Torna ai contenutiIn children, signs may mimic those of abuso sessuale su minori. Si noti che una diagnosi di LS non esclude automaticamente l'abuso sessuale. Infatti, il trauma legato all'abuso sessuale può potenzialmente essere un fattore scatenante in alcuni casi.
Various other skin, genital or mucosal conditions, including:
Malattia di Bowen (carcinoma a cellule squamose in situ (SCCIS)); se sul pene, si tratta di eritroplasia di Queyrat).
Gestione del lichen sclerosus15
Torna ai contenutiDove dovrebbero essere trattati e seguiti i pazienti?
LS può essere gestito da un medico di base, dermatologo o ginecologo, a seconda delle competenze e dei protocolli locali. Potrebbe essere necessaria una consulenza per confermare la diagnosi.
Potrebbe essere necessario un consiglio specialistico sul trattamento - ad esempio, se una donna non sembra rispondere al trattamento. Gli uomini con sintomi urinari dovrebbero essere indirizzati a un urologo. Le cliniche vulvari e le cliniche urologiche hanno un ruolo, in particolare se ci sono complicazioni.
È necessario un follow-up a lungo termine per le donne con LS, in particolare per le pazienti in terapia steroidea a lungo termine e con LS scarsamente controllata.
I pazienti che rispondono bene al trattamento e necessitano solo di piccole quantità di steroidi topici dovrebbero essere sottoposti a revisione annuale - questo può avvenire in cure primarie. Fornire ai pazienti istruzioni chiare per segnalare immediatamente eventuali nuovi noduli persistenti, cambiamenti della pelle, erosioni o ulcere.
LS anogenitale femminile
Le evidenze attuali dimostrano l'efficacia del clobetasolo propionato, del mometasone furoato e del pimecrolimus nel trattamento del lichen sclerosus genitale.6 Clobetasol has been demonstrated to be more effective than pimecrolimus.78
Un ciclo riducente di clobetasolo propionato 0,05% è il trattamento abituale:
Il regime abituale è - uso una volta al giorno (di notte) per un mese, a notti alterne per un mese, poi due volte a settimana per un mese con revisione a tre mesi.
Se i sintomi del paziente ritornano durante la riduzione del trattamento, tornare alla frequenza che era efficace.
Consigliare l'uso di mezza unità di polpastrello. Un tubo da 30 g di clobetasolo propionato dovrebbe durare 12 settimane; il paziente dovrebbe quindi essere riesaminato.
Se il trattamento ha avuto successo, l'ipercheratosi, le ecchimosi, le fissurazioni e le erosioni dovrebbero essersi risolte, ma l'atrofia e il cambiamento di colore rimangono.
Il trattamento di mantenimento potrebbe essere necessario con l'uso, se richiesto, di steroidi molto potenti.
Le basi per unguenti sono meno allergeniche, ma la scelta della base dipenderà dalle preferenze del paziente.
Il triamcinolone intralesionale può essere utilizzato in contesti specialistici per coloro che sono stati resistenti al trattamento steroideo iniziale, dopo la biopsia.
Ai pazienti devono essere fornite informazioni dettagliate che includano l'uso di steroidi topici.
Sebbene alcuni studi abbiano dimostrato un certo beneficio del tacrolimus e del pimecrolimus topici (non autorizzati), la sicurezza a lungo termine di questi farmaci non è stabilita e ci sono preoccupazioni riguardo a un aumento del rischio di malignità con il loro uso in questa condizione, che ha già un potenziale pre-maligno. Pertanto, questi farmaci non dovrebbero essere utilizzati come trattamento di prima linea. Non sono raccomandati per l'uso in nessun punto delle attuali linee guida della British Association of Dermatologists.
NB: le creme di estrogeni o testosterone non dovrebbero essere utilizzate per trattare la LS. Il testosterone non è migliore della vaselina e potrebbero esserci effetti avversi. Non deve essere usato nei bambini.
LS anogenitale maschile
Usa steroidi topici ultra-potenti (clobetasolo propionato 0,05%) applicati una volta al giorno fino alla remissione, poi riduci gradualmente.
Potrebbe essere necessario ripetere i cicli se c'è una ricaduta o un uso intermittente (ad esempio, una volta a settimana) per mantenere la remissione.
Ancora, il triamcinolone intralesionale può essere utilizzato in caso di fallimento del trattamento, dopo che è stata eseguita una biopsia.
Si raccomanda il rinvio per la considerazione della circoncisione se c'è fimosi e non c'è stata risposta al trattamento con steroidi dopo 1-3 mesi.
Altri trattamenti per LS anogenitale
Tratta qualsiasi infezione secondaria.
Advice to patients:
Lavare con emollienti delicati - ad esempio, crema acquosa; evitare irritanti topici e abiti stretti; usare lubrificanti se necessario; fornire dettagli sui gruppi di supporto.
Avvertire i pazienti di cercare assistenza medica se ci sono possibili segni di malignità, cioè se l'area sviluppa un nodulo persistente, un cambiamento nella consistenza della pelle (come un ispessimento) o un'ulcera/erosione che non guarisce.
Se pertinente, consiglia quali creme/unguenti possono essere utilizzati con i preservativi.
If there is apparent treatment failure, consider:
Conformità: ad esempio, i pazienti possono essere scoraggiati dagli avvertimenti sugli effetti collaterali delle preparazioni steroidee; i pazienti anziani possono avere difficoltà ad applicare le creme.
Se la diagnosi è corretta. Potrebbe esserci un problema aggiuntivo, ad esempio un'infezione o un'allergia alla preparazione.
Se c'è una complicazione. (Vedi 'Complicazioni e il loro trattamento', sotto.)
LS extragenitale
Le opzioni utilizzate includono potenti steroidi topici, acitretina, metotrexato e fototerapia UVA-1. Escissione a rasoio e CO2 laser have also been used successfully, treating symptoms and appearance.
Pazienti asintomatici
Il trattamento è raccomandato se i pazienti presentano caratteristiche di malattia attiva - ad esempio, ecchimosi, ipercheratosi o atrofia progressiva.
Complicazioni del lichen sclerosus1
Torna ai contenutiScarring:
Questo è comune e può causare sintomi urinari o disfunzioni sessuali.
May require surgery - eg, circoncisione, dilatazione del meato o chirurgia vulvare. La fusione delle labbra può causare dispareunia o difficoltà urinarie.
Il coinvolgimento uretrale si verifica nel 20% degli uomini e può causare una stenosi uretrale.
Le riparazioni in un'unica fase o in più fasi utilizzando innesti di mucosa orale sono le procedure più raccomandate per il trattamento delle stenosi uretrali LS negli uomini9.
Stitichezza dovuta a ragadi perianali - prescrivere lassativi emollienti.
Carcinoma a cellule squamose (SCC):
C'è un piccolo rischio di SCC della vulva (rischio a vita del 3,5-5%). Tuttavia, circa il 60% dei casi di SCC vulvare si sviluppa su un contesto di LS.
È stato stimato che circa il 4-5% degli uomini con LS svilupperà SCC del pene. Tuttavia, non è chiaro se sia l'LS stesso a causare lo sviluppo di SCC o se sia dovuto a un'infezione coesistente con il papillomavirus umano.
È consigliabile un follow-up a lungo termine.
Avvertire i pazienti sui segni di malignità e sottoporre a biopsia eventuali lesioni sospette.
Le lesioni extragenitali non sembrano avere un rischio aumentato di malignità.
Dysaesthesia:
Vulvodinia or penile dysaesthesia can occur following inflammatory conditions of the genitalia. This is a neuropathic type of pain and does not respond to steroid treatment.
Anestetici locali topici (ad esempio, unguento al 5% di lidocaina) possono essere somministrati a coloro che soffrono di vestibolodinia e vulvodinia o disestesia peniena.
Sviluppo di una pseudocisti clitoridea. Questo si verifica a causa di un accumulo di detriti sotto le aderenze clitoridee. Consultare un ginecologo in caso di dolore o infezione ricorrente.
Disfunzione sessuale. Sii consapevole che questa può essere una complicazione e può avere un impatto significativo sulla qualità della vita; offri un rinvio.
Prognosi23
Torna ai contenutiNella maggior parte delle donne è una condizione cronica, sebbene il controllo dei sintomi sia spesso efficace. Negli uomini c'è una maggiore possibilità di remissione o guarigione. Le cicatrici non sono reversibili con il trattamento farmacologico.
La remissione dei sintomi può essere raggiunta nel 98% delle donne conformi e nel 75% delle donne non conformi utilizzando potenti steroidi topici.
Nei maschi, in particolare nei ragazzi giovani, un ciclo di steroidi può prevenire la necessità della circoncisione.
La maggior parte degli uomini viene curata con trattamento topico con steroidi ultrapotenti (50-60%) o con la circoncisione (>75%).10
Tuttavia, in alcuni casi l'LS si ripresenta. I casi più complessi possono essere una sindrome da sovrapposizione con il lichen planus e possono essere più difficili da trattare.
Il 75% delle ragazze che sviluppano LS in età prepuberale continuerà ad aver bisogno di un trattamento di mantenimento dopo il menarca.
Il rischio di sviluppare SCC nel corso della vita è di circa il 4-5% sia negli uomini che nelle donne.
Le lesioni extragenitali sono meno propense a essere croniche e hanno una maggiore possibilità di guarigione.
Ulteriori letture e riferimenti
- Lichen sclerosus; Società di Dermatologia delle Cure Primarie
- Lewis FM, Tatnall FM, Velangi SS, et al; Linee guida della British Association of Dermatologists per la gestione del lichen sclerosus, 2018. Br J Dermatol. 2018 Apr;178(4):839-853. doi: 10.1111/bjd.16241.
- Kirtschig G; Lichen Sclerosus-Presentazione, Diagnosi e Gestione. Dtsch Arztebl Int. 13 maggio 2016;113(19):337-43. doi: 10.3238/arztebl.2016.0337.
- Fistarol SK, Itin PH; Diagnosi e trattamento del lichen sclerosus: un aggiornamento. Am J Clin Dermatol. 2013 Feb;14(1):27-47. doi: 10.1007/s40257-012-0006-4.
- Lichen sclerosus; DermNet NZ
- Linee Guida Nazionali del Regno Unito sulla Gestione delle Condizioni Vulvari; Associazione Britannica per la Salute Sessuale e l'HIV (2014)
- Chi CC, Kirtschig G, Baldo M, et al; Interventi topici per il lichen sclerosus genitale. Cochrane Database Syst Rev. 2011 7 Dic;(12):CD008240. doi: 10.1002/14651858.CD008240.pub2.
- Goldstein AT, Creasey A, Pfau R, et al; Uno studio clinico randomizzato in doppio cieco di clobetasolo rispetto a pimecrolimus in pazienti con lichen sclerosus vulvare. J Am Acad Dermatol. 2011 Giu;64(6):e99-104. doi: 10.1016/j.jaad.2010.06.011. Pubblicato online 2011 Feb 25.
- Funaro D, Lovett A, Leroux N, et al; Uno studio prospettico, randomizzato e in doppio cieco che valuta il clobetasolo propionato topico 0,05% rispetto al tacrolimus topico 0,1% nei pazienti con lichen sclerosus vulvare. J Am Acad Dermatol. 2014 Lug;71(1):84-91. doi: 10.1016/j.jaad.2014.02.019. Epub 2014 Apr 3.
- Palminteri E, Brandes SB, Djordjevic M; Ricostruzione uretrale nel lichen sclerosus. Curr Opin Urol. 2012 Nov;22(6):478-83. doi: 10.1097/MOU.0b013e328358191c.
- Edmonds EV, Hunt S, Hawkins D, et al; Parametri clinici nel lichen sclerosus genitale maschile: una serie di casi di 329 pazienti. J Eur Acad Dermatol Venereol. 2012 Giu;26(6):730-7. doi: 10.1111/j.1468-3083.2011.04155.x. Epub 2011 Giu 27.
Continua a leggere sotto
About the author

Dr Colin Tidy, MRCGP
Medico di base, Autore medico
MBBS, MRCGP, MRCP (Paediatrics), DCH
Dr Colin Tidy is an NHS Doctor, based in Oxfordshire.
About the reviewerView full bio

Dr Hayley Willacy, FRCGP
Medico di base, Autore medico
MBChB (1992), DRCOG, DFFP, MRCOG (Part 1) MRCGP (2007), DFSRH (2013), MSc - medical education (2020)
Dr Hayley Willacy was an NHS GP working in northwest England, who retired from clinical practice in 2022 after 30 years.
Storia dell'articolo
Le informazioni su questa pagina sono scritte e revisionate da clinici qualificati.
Prossima revisione prevista: 18 giu 2027
19 giu 2024 | Ultima versione

Chiedi, condividi, connettiti.
Esplora le discussioni, fai domande e condividi esperienze su centinaia di argomenti di salute.

Non ti senti bene?
Valuta i tuoi sintomi online gratuitamente