Cheratosi attinica
Revisione paritaria di Dr Hayley Willacy, FRCGP Ultimo aggiornamento di Dr Colin Tidy, MRCGPUltimo aggiornamento 12 lug 2022
Rispetta le linee guida editoriali
- ScaricaScarica
- Condividi
- Language
- Discussione
- Versione audio
- Add to preferred sources on Google
Professionisti Medici
Professional Reference articles are designed for health professionals to use. They are written by UK doctors and based on research evidence, UK and European Guidelines. You may find the Cheratosi attinica article more useful, or one of our other articoli sulla salute.
In questo articolo:
Sinonimi: cheratosi solare
Continua a leggere sotto
Cos'è la cheratosi attinica?
The term actinic keratosis (AK) was coined in 1958 and means literally thickened scaly growth (keratosis) caused by sunlight (actinic). The condition is also known as cheratosi solare.
Actinic keratoses are ultraviolet (UV) light-induced lesions of the skin, which are by far the most common lesions with malignant potential to arise on the skin. In some cases, they progress to invasive carcinoma a cellule squamose (SCC).
Actinic keratosis is seen most commonly in fair-skinned people in areas of long-term sun exposure caused by UV rays - for example, using tanning beds. Although the condition is very similar to Bowen's disease or carcinoma in situ, most lesions do fare affidamento progress to malignancy. However, recognition and simple treatment help to prevent progression.
Fisiopatologia1
Torna ai contenutiLa condizione è causata da danni al DNA indotti dai raggi UV all'interno della pelle.
Le cellule all'interno delle cheratosi attiniche mostrano mutazioni genetiche caratteristiche indotte dai raggi UV.
I papillomavirus umani (HPV) sono stati implicati come co-carcinogeni nella patogenesi.2
Istologicamente, le cheratosi attiniche condividono caratteristiche con il carcinoma a cellule squamose. La cheratosi attinica è una lesione epidermica caratterizzata da:
Collezioni di cheratinociti atipici e pleomorfi nello strato basale che possono estendersi agli strati granulari superiori e corneificati.
L'epidermide presenta un'architettura anomala, con acantosi, paracheratosi e diskeratosi. È presente atipia cellulare con cheratinociti di dimensioni e forme variabili.
Presenza di figure mitotiche.
Limitato solo all'interno dell'epidermide.
Le cheratosi attiniche (AK) possono risolversi spontaneamente, rimanere stabili o progredire nella malattia di Bowen (carcinoma in situ) o nel carcinoma a cellule squamose (SCC). Si distinguono più per il grado di alterazione cellulare e l'estensione delle lesioni piuttosto che per le differenze nelle caratteristiche delle singole cellule.
La cheratosi attinica è considerata da alcuni la prima manifestazione del carcinoma a cellule squamose (SCC).2
Continua a leggere sotto
Quanto è comune la cheratosi attinica? (epidemiologia)
Torna ai contenutiLa cheratosi attinica si verifica più frequentemente in individui con pelle chiara, capelli biondi e occhi azzurri in base alla quantità cumulativa di esposizione ai raggi UV.
La frequenza aumenta in base a diversi fattori di rischio:
L'età aumenta, poiché la dose di UV è cumulativa.
Prossimità all'equatore, poiché ciò influisce sulla dose di UV e sull'esposizione cumulativa.
Stile di vita e tempo trascorso all'aperto. Uno stile di vita all'aperto, sia per lavoro che per svago e sport, aumenterà il rischio.
Quanto è chiara la pelle dell'individuo. La pelle viene classificata dal tipo I al VI secondo la sensibilità alla luce solare, come evidenziato dalla tendenza a scottarsi o abbronzarsi. Queste lesioni sono quasi esclusivamente limitate ai tipi di pelle chiara I e II.
I pazienti immunosoppressi dopo un trapianto d'organo hanno un rischio notevolmente aumentato di sviluppare cheratosi attiniche e di trasformazione maligna delle cheratosi attiniche. Questo vale anche per le persone che hanno subito chemioterapia per malattie maligne e per quelle con infezione da HIV.
Le sedie a sdraio e la radiazione UV terapeutica aumentano anche il rischio. La luce solare artificiale può causare lesioni in luoghi insoliti
Le cheratosi attiniche sono più comuni negli uomini che nelle donne. Probabilmente ciò è dovuto al fatto che, tradizionalmente, gli uomini tendono a trascorrere più tempo all'aperto, sia per lavoro che per attività ricreative.
È raro sotto i 45 anni nel Regno Unito, poi la prevalenza aumenta con l'età.3 In Australia, however, for those aged 30-39 years, the rate is 22% for men and 8% for women.4
Nel complesso, il tasso in Australia è il più alto, con una prevalenza riportata di circa il 40-60% negli individui bianchi sopra i 40 anni.1
Nel Regno Unito, la prevalenza è stata riportata intorno al 19-24% della popolazione over 60 anni.5
Anche quando una cheratosi attinica non progredisce, è un segno di danno solare e le persone con cheratosi attinica hanno un rischio maggiore di sviluppare tumori della pelle in generale.5
Sintomi della cheratosi attinica
Torna ai contenutiLesioni (escrescenze cutanee) si verificano nelle persone con pelle chiara, in parti del corpo esposte a esposizioni prolungate al sole, come l'area della testa (viso, orecchie, cuoio capelluto), avambracci e dorso delle mani. Altre zone frequentemente esposte al sole includono la schiena, il petto e le gambe.
Cheratosi attiniche sulla fronte
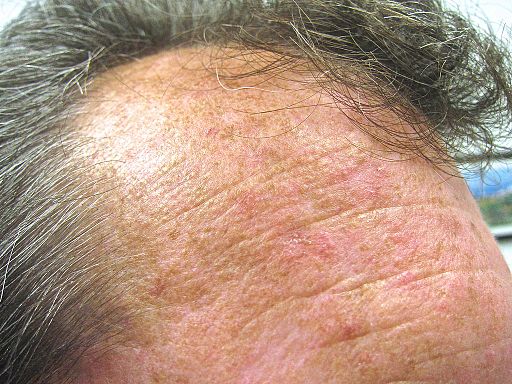
© Future FamDoc (own work), via Wikimedia Commons
Potrebbero esserci altre caratteristiche dei danni solari, come telangiectasie, elastosi e lentiggini pigmentate.
La prima lesione è solitamente una singola placca sul viso; tuttavia, con il tempo e un'ulteriore esposizione alla luce solare intensa, tendono a progredire sul naso, sulla fronte e sulle guance.
Le cheratosi attiniche iniziano come piccole chiazze ruvide e squamose che si percepiscono più facilmente che si vedono (come sfregare la carta vetrata). Nel corso di diversi anni, le lesioni si ingrandiscono, diventando spesso rosse e squamose. Da piccole lesioni di 3-10 mm possono ingrandirsi, anche se di solito non superano 1 cm ciascuna.2 3
Le persone affette da cheratosi attinica possono sviluppare molteplici lesioni in un'area esposta al sole. Le lesioni si sovrappongono e producono cheratosi attinica confluenti su un'area relativamente grande. L'area circostante alle cheratosi attiniche è a rischio di cambiamenti; viene chiamata 'campo' e può essere trattata insieme alle singole lesioni.
Le variazioni su questo tema includono AK pigmentato di colore marrone, aree simili al lichen planus e ipercheratosi accentuata (ad esempio, la proiezione simile a un corno nota come corno cutaneo).
Si infiammano e diventano più eritematosi quando l'immunità è soppressa. Questo può essere legato a una malattia sistemica o al suo trattamento (come la chemioterapia per una neoplasia), ma può anche essere il risultato di un'eccessiva esposizione ai raggi UV.
Col tempo, e soprattutto con un'esposizione continua alla luce solare intensa, esiste il rischio di trasformazione maligna. In un individuo con una media di 7,7 cheratosi attiniche, il rischio che una di esse diventi maligna entro 10 anni è circa del 10%.5 This is more likely in those that are erythematous, elevated and indurated. It may be necessary to remove the layer of keratin to see this.
Per ulteriori immagini delle cheratosi attiniche, consultare i siti web della Primary Care Dermatology Society (PCDS) e DermNet NZ.3 6
Continua a leggere sotto
Diagnosi della cheratosi attinica2 7
Torna ai contenutiLa diagnosi di cheratosi attinica è di solito clinica, preferibilmente con l'aiuto di un dermatoscopio. La microscopia laser confocale e la tomografia a coerenza ottica possono anche aiutare nella diagnosi. La biopsia cutanea viene utilizzata quando sono presenti caratteristiche ad alto rischio di trasformazione maligna.
La classificazione clinica delle lesioni individuali è la seguente:
Grado 1: leggermente palpabile (meglio percepito che visto).
Grado 2: moderatamente spesso (facilmente percepibile e visibile).
Grado 3: molto spesso, ipercheratotico e/o evidente.
Potrebbero esserci anche danni sul campo: grandi aree di multiple cheratosi attiniche su uno sfondo di eritema e danni solari.
Diagnosi differenziale
Torna ai contenutiCarcinoma a cellule basali (BCC) e carcinomi a cellule squamose (SCC) (these are indurated nodular lesions reflecting more rapid growth and tend to be eroded or ulcerated on the surface).
Verruche seborroiche (produces greasy, brown crusts with sharply demarcated borders and a non-erythematous base. They may occur in areas that are not exposed to sun).
Malattia di Bowen (tends to be a large plaque with a sharp outline).
Lupus eritematoso discoide (shows abnormal pigmentation, dilated follicles and atrophy).
Rinvio8
Torna ai contenutiMolti casi possono essere gestiti nelle cure primarie da un medico di famiglia con interesse speciale (GPwSI).
Rivolgersi tramite il percorso di sospetto cancro di due settimane se ci sono caratteristiche sospette di SCC:
Crescita recente/dolore/infiammmazione.
Una lesione nodulare.
Sanguinamento/ulcerazione.
Lesioni sulle labbra.
Riferire non urgentemente per quanto segue:
Incertezza diagnostica.
Persone con danni attinici più diffusi/gravi.
Persone immunosoppresse, in particolare dopo il trapianto.
Very young patients presenting with AK (consider xeroderma pigmentosum).
Trattamento e gestione della cheratosi attinica2 5 8
Torna ai contenutiLa linea guida dell'Associazione Britannica dei Dermatologi raccomanda che la maggior parte delle lesioni possa essere trattata in cure primarie con trattamenti topici e cercando di classificarle in gradi da 1 a 3, il che aiuterà a indirizzare la gestione. È anche utile considerare che il trattamento non è sempre necessario e, se lo è, i pazienti dovrebbero essere incoraggiati a partecipare al proprio trattamento. Quando si sospetta che un cheratosi attinica si stia trasformando in carcinoma a cellule squamose, i pazienti devono essere indirizzati prontamente lungo il percorso di attesa di 2 settimane. Questo è particolarmente importante nei pazienti immunosoppressi e quindi a maggior rischio di SCC.
Generale
Le persone con cheratosi attinica dovrebbero essere consigliate:
Per limitare l'esposizione al sole e utilizzare protezioni solari per proteggere la tua pelle.
Informazioni sull'uso di emollienti quando necessario per sollievo sintomatico. Gli emollienti usati regolarmente possono anche aiutare a distinguere le aree trattate di pelle secca dall'AK.
Per segnalare cambiamenti nelle lesioni esistenti o lo sviluppo di nuove. Spiegare che c'è un'alta probabilità di sviluppare altre zone di cheratosi attinica.
Che le cheratosi attiniche sono un indicatore di cancro della pelle e che bisogna essere vigili e segnalare eventuali cambiamenti della pelle.
Che i trattamenti topici causano infiammazione, che è il loro modo di funzionare, e che ci si dovrebbe aspettare che la pelle appaia peggio prima di migliorare. Le foto sono utili.
Effettua un esame completo della pelle per verificare la presenza di altre lesioni cutanee sospette.
Opzioni di trattamento4
Ci sono diverse opzioni disponibili per trattare l'AKS. La scelta dipende dalla gravità clinica, dalla sede, dal numero di lesioni, dalla presenza o assenza di danno del campo e dalla dimensione dell'area di pelle interessata.
Le opzioni di trattamento topico per la cheratosi attinica includono:
Crema a base di 5-fluorouracil (5-FU): utilizzata per lesioni singole o piccole aree di danno del campo.
5-FU 0,5% e acido salicilico 10%: usato una volta al giorno per 6-12 settimane. Utilizzato per lesioni ipercheratosiche moderatamente spesse. Le lesioni molto spesse richiederanno una terapia ablativa.
Gel di diclofenac al 3% in ialuronato di sodio: usato due volte al giorno per 12 settimane. Utilizzato per aree sottili o zone più grandi di danno del campo.
Crema di imiquimod al 5%: per lesioni multiple e piccole aree di danno del campo.
Crema di imiquimod al 3,75%: usata per multiple lesioni e aree più grandi di danno del campo.
Le opzioni di trattamento ablativo includono:
Cryoterapia. Utilizzata per lesioni singole o multiple distinte, ma non per danni su vasta area.
terapia fotodinamica (PDT). Utilizzata per lesioni individuali; si è dimostrata più efficace della crioterapia e con un miglior risultato estetico.
Curettage o chirurgia escissoria. Utilizzata per lesioni ipercheratosiche discrete.
Complicazioni
Torna ai contenutiThe most important complication is the progression to cambiamento maligno se non trattato.
Prognosi della cheratosi attinica
Torna ai contenutiMolti cheratosi attiniche individuali regrediscono spontaneamente, tuttavia c'è un alto rischio di recidiva o di sviluppo di nuove lesioni.9
La progressione verso il carcinoma a cellule squamose avviene lentamente. Sebbene sia noto come lesione precancerosa, la probabilità che una lesione si trasformi in carcinoma a cellule squamose non è nota; tuttavia, le evidenze suggeriscono che questa varia dallo 0,025% al 16% all'anno.4 When progression to malignancy does occur, it tends not to be an aggressive cancer and distant metastases are rare.
Prevenzione della cheratosi attinica6
Torna ai contenutiÈ importante educare i pazienti sul fatto che le cheratosi attiniche possono essere ridotte o ritardate con l'uso di creme solari, ma soprattutto riducendo l'esposizione al sole:
I pazienti dovrebbero limitare l'esposizione al sole, sia ricreativa che lavorativa.
È particolarmente importante evitare il sole nelle zone tropicali.
È meglio cercare l'ombra, soprattutto quando il sole è alto tra le 11 e le 15.
Per i pazienti impossibilitati a evitare l'esposizione al sole, applicare una crema solare (fattore di protezione solare (SPF) di 30 o superiore) e indossare abbigliamento protettivo quotidianamente (ad esempio, cappelli, maniche lunghe).
Le teste calve sono un luogo comune per l'AK e dovrebbero essere protette con un cappello.
Le cheratosi attiniche (AK) sono un marcatore biologico di danno solare e quindi i pazienti con AK sono a un rischio maggiore di cancro della pelle rispetto a quelli senza AK. I pazienti con AK devono anche essere istruiti sull'automonitoraggio e sulla necessità di consultare un medico se rilevano nuove lesioni o cambiamenti nelle vecchie lesioni sulla loro pelle.
Exclusive updates for healthcare professionals
Stay informed with the latest clinical updates, professional insights, and evidence-based guidance. The Patient Pro newsletter curates essential content for healthcare professionals—delivered straight to your inbox.
By subscribing you accept our Informativa sulla Privacy. Puoi annullare l'iscrizione in qualsiasi momento. Non vendiamo mai i tuoi dati.
Ulteriori letture e riferimenti
- Terapia fotodinamica per tumori cutanei non melanoma (inclusi lesioni cutanee pre-maligni e primari non metastatici); Linee guida sulle procedure interventistiche NICE, febbraio 2006
- Dirschka T, Gupta G, Micali G, et al; Approccio pratico alla gestione della cheratosi attinica: algoritmo terapeutico pratico per la dermatologia ambulatoriale. J Dermatolog Treat. 2017 Ago;28(5):431-442. doi: 10.1080/09546634.2016.1254328. Epub 2016 Nov 13.
- Dodds A, Chia A, Shumack S; Cheratosi attinica: motivazioni e gestione. Dermatol Ther (Heidelb). 2014 giu;4(1):11-31. doi: 10.1007/s13555-014-0049-y. Epub 2014 mar 14.
- Werner RN, Stockfleth E, Connolly SM, et al; Linee guida basate su evidenze e consenso (S3) per il trattamento della cheratosi attinica - Lega Internazionale delle Società Dermatologiche in collaborazione con il Forum Europeo di Dermatologia - Versione breve. J Eur Acad Dermatol Venereol. 2015 Nov;29(11):2069-79. doi: 10.1111/jdv.13180. Epub 2015 Sep 14.
- Cheratosi solare; Società di Dermatologia delle Cure Primarie (PCDS)
- Gupta AK, Paquet M, Villanueva E, et al; Interventi per le cheratosi attiniche. Cochrane Database Syst Rev. 2012 Dic 12;12:CD004415. doi: 10.1002/14651858.CD004415.pub2.
- British Association of Dermatologists guidelines for the care of patients with actinic keratosis 2017; Associazione Britannica dei Dermatologi (2017)
- Cheratosi attinica; DermNet NZ
- Casari A, Chester J, Pellacani G; Cheratosi attinica e tecniche diagnostiche non invasive: aggiornamenti. Biomedicines. 8 gennaio 2018; 6(1). pii: biomedicines6010008. doi: 10.3390/biomedicines6010008.
- Gestione della cheratosi attinica nella medicina di base; La Società di Dermatologia di Assistenza Primaria (PCDS), aggiornata aprile 2014
- Del Rosso JQ, Kircik L, Goldenberg G, et al; Gestione completa delle cheratosi attiniche: integrazione pratica delle terapie disponibili con una revisione di un approccio terapeutico più recente. J Clin Aesthet Dermatol. 2014 Set;7(9 Suppl S2-S12):S2-S12.
Continua a leggere sotto
About the authorView full bio

Dr Colin Tidy, MRCGP
Medico di base, Autore medico
MBBS, MRCGP, MRCP (Paediatrics), DCH
Dr Colin Tidy is an NHS Doctor, based in Oxfordshire.
About the reviewerView full bio

Dr Hayley Willacy, FRCGP
Medico di base, Autore medico
MBChB (1992), DRCOG, DFFP, MRCOG (Part 1) MRCGP (2007), DFSRH (2013), MSc - medical education (2020)
Dr Hayley Willacy was an NHS GP working in northwest England, who retired from clinical practice in 2022 after 30 years.
Storia dell'articolo
Le informazioni su questa pagina sono scritte e revisionate da clinici qualificati.
Prossima revisione prevista: 11 lug 2027
12 lug 2022 | Ultima versione

Chiedi, condividi, connettiti.
Esplora le discussioni, fai domande e condividi esperienze su centinaia di argomenti di salute.

Non ti senti bene?
Valuta i tuoi sintomi online gratuitamente