Lebbra
Revisione paritaria di Dr Helen Huins, MRCGPUltimo aggiornamento di Dr Colin Tidy, MRCGPUltimo aggiornamento 21 maggio 2014
Rispetta le linee guida editoriali
- ScaricaScarica
- Condividi
- Language
- Discussione
- Versione audio
- Add to preferred sources on Google
Questa pagina è stata archiviata.
Non è stato rivisto di recente e non è aggiornato. I link esterni e i riferimenti potrebbero non funzionare più.
Professionisti Medici
Professional Reference articles are designed for health professionals to use. They are written by UK doctors and based on research evidence, UK and European Guidelines. You may find one of our articoli sulla salute more useful.
In questo articolo:
Sinonimo: malattia di Hansen
This disease is notifiable in the UK - see NOIDs articolo per maggiori dettagli.
Leprosy is an infectious disease caused by an obligate intracellular bacillus Mycobacterium leprae. Although rarely seen in the UK, leprosy is one of the most common causes of peripheral neuropathy worldwide. The first descriptions of leprosy are from India around 600 BC. In the fourth century, the disease was imported into Europe, where its incidence peaked in the 13th century. Armauer Hansen discovered M. leprae in Norway in 1873. It was the first bacillus to be associated with human disease.
Continua a leggere sotto
Patogenesi
I micobatteri intracellulari agiscono sulle cellule di Schwann producendo una reazione granulomatosa cronica che porta alla distruzione sia della mielina che delle cellule nervose sottostanti. Il danno ai nervi e ai loro strati protettivi esterni porta a danni neurologici permanenti.
Ora sono stati fatti progressi nella coltivazione dell'organismo, nella definizione della sua sequenza genomica e nella comprensione delle importanti differenze nella reazione dell'ospite all'organismo.
Il modo di trasmissione della malattia è incerto, sebbene si pensi che avvenga tramite trasmissione di goccioline, contatto con terreno infetto e contatto con sangue infetto.
La gravità della malattia che si sviluppa in un individuo è ora nota per essere dovuta alla risposta immunitaria di quell'individuo all'organismo. La suscettibilità genetica alla lebbra è stata osservata in alcune razze e si pensa che rifletta una differenza nella risposta immunologica al micobatterio.
Lo spettro delle manifestazioni cliniche è correlato con il livello di immunità mediata dalle cellule1:
La lebbra tubercoloide è caratterizzata da una crescita limitata del patogeno e da un'elevata immunità mediata dalle cellule.
All'estremità opposta dello spettro c'è la lebbra lepromatosa, in cui l'immunità mediata dalle cellule è molto inefficace e quindi c'è una diffusione diffusa dei bacilli.
Tra la lebbra tubercoloide e quella lepromatosa, il gruppo borderline può essere suddiviso in tre sottogruppi: tubercoloide borderline, borderline-borderline e lepromatosa borderline.
Epidemiologia
Torna ai contenutiLa prevalenza segnalata della lebbra è diminuita, in parte grazie a un'iniziativa dell'Assemblea Mondiale della Sanità volta all'eliminazione della lebbra come problema di salute pubblica.
Nel 2002 l'Organizzazione Mondiale della Sanità (OMS) ha riportato una prevalenza di 1 su 10.000 rispetto a 12 su 10.000 15 anni prima2.
Si sono verificati miglioramenti significativi nel controllo della lebbra, ma la lebbra rimane un problema di salute pubblica in molti paesi a causa della sua alta incidenza e tasso di trasmissione3.
La maggior parte dei casi è ora concentrata nel sud-est asiatico, in Africa e in Sud America, con il 64% di tutti i casi che si verificano in India.
Continua a leggere sotto
Presentazione
Torna ai contenutiThe symptoms of leprosy may develop in a very insidious fashion due to an average incubation period of approximately seven years.Three features are required in order to make a diagnosis of leprosy:
Macchie rossastre o aree ipopigmentate della pelle con sensibilità ridotta.
Nervi periferici ispessiti.
La presenza di bacilli acido-resistenti negli strisci cutanei o nelle biopsie.
La lesione cutanea iniziale, spesso chiamata lebbra indeterminata, può risolversi spontaneamente. Se ciò non accade, la successiva progressione della malattia dipenderà dalla risposta immunitaria del paziente all'organismo.
La lebbra lepromatosa, in cui c'è un'alta carica batterica e infiltrazione diffusa, può colpire non solo la pelle, ma anche aree come il tratto respiratorio, l'occhio e le ghiandole linfatiche4.
Il micobatterio ha una preferenza per le temperature più fresche e quindi sono le strutture superficiali piuttosto che gli organi viscerali profondi ad essere solitamente coinvolti.
Features which may be seen in leprosy include:
Lesioni cutanee - hypopigmented macules and plaques (common), papules and nodules (rare)
Coinvolgimento neurologico - damage to small nerves to the skin, producing reduced sensation and anhidrosis, or peripheral nerve damage with the posterior tibial nerve being most commonly affected followed by ulnar, median, lateral popliteal and facial2. Il danno ai nervi periferici può causare una perdita sensoriale a "guanto e calza" e/o una debolezza distale che inizia con i muscoli intrinseci delle mani e dei piedi.
Coinvolgimento oculare - damage to the eye resulting in blindness may occur as a combination both of nerve damage and direct infiltration of the eye with the organism. Damage to the trigeminal nerve may also result in reduced blink rate and impaired corneal sensation resulting in injury and ulceration to the cornea.
Coinvolgimento sistemico - severe forms of lepromatous leprosy may be associated with systemic disease affecting, for example, the respiratory tract (both upper and lower), the testes, lymph nodes, kidneys and bones. They may also (rarely) cause amyloidosis.
Diagnosi differenziale
Torna ai contenutiAltri disturbi neurologici che condividono caratteristiche simili alla lebbra dovranno essere considerati nella diagnosi differenziale come5:
Mononeurite multipla
Other causes of neuropathy - eg, diabete mellito
Continua a leggere sotto
Indagini
Torna ai contenutiIl gold standard per stabilire la diagnosi di lebbra è il riscontro di M. leprae in biopsies of the skin lesions or slit skin smears.
Important serological tests for the detection of M. leprae antibodies or antigens are fluorescent antibody absorption (FLA-ABS) test and phenolic glycolipid-1 (PGL-1) ELISA.
Nei pazienti con lebbra neurale pura, i livelli sierici di PGL-1 possono essere utili.
I pazienti sieropositivi per PGL-1 hanno un rischio aumentato di recidiva, e il livello di PGL-1 può essere utilizzato come indicatore del carico batterico in questi pazienti.
Gli studi di conduzione nervosa possono essere utili sia per stabilire la diagnosi, sia per monitorare il progresso della malattia o la risposta al trattamento.
Classificazione
Torna ai contenutiEsistono due diversi sistemi di classificazione per la lebbra.
Lepra paucibacillare o multibacillare
Lepra paucibacillare - strisci negativi in tutti i siti; lesioni cutanee ipopigmentate e ipoestetiche singole o solo poche.
Lepra multibacillare - o strisci positivi in qualsiasi sito, o lesioni cutanee multiple (>5) ipopigmentate, ipoanestetiche o eritematose (a volte poco definite). Le lesioni possono anche essere macule, papule o noduli.
Lepra tubercoloide o lepromatosa
Dopo l'esposizione alla lebbra e il periodo di incubazione, la lebbra può oscillare tra vari stadi a seconda della risposta immunitaria mediata dalle cellule dell'individuo o in risposta alla terapia.
La transizione verso l'estremità dello spettro della lebbra tubercoloide (TT) è definita come miglioramento (e può portare a una reazione di inversione o di tipo I) e la transizione verso il polo della lebbra lepromatosa (LL) come peggioramento:
Stadio indeterminato - singola lesione cutanea, spesso guarisce spontaneamente.
Lepra tubercoloide (TT) - poche lesioni cutanee.
Lepra tubercoloide borderline (BT).
Lepra borderline (BB).
Lepra lepromatosa borderline (BL).
Lepra lepromatosa (LL) - stadio più grave, lesioni cutanee diffuse e alta carica batterica.
LEPRA TUBERCULOIDE
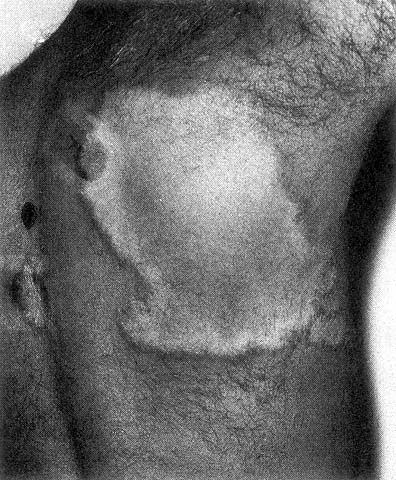
Lepra tubercoloide
Gestione
Torna ai contenutiCiò comporta l'uso di farmaci antimicrobici efficaci ma include anche il trattamento delle reazioni immunitarie e dei danni ai nervi6.
La riduzione dello stigma sociale associato alla malattia a livello globale, nazionale e locale aumenta l'autodenuncia e consente un intervento tempestivo7.
Consulenza specialistica è disponibile nel Regno Unito da un membro del Panel di Opinione sulla Lebbra presso il Dipartimento della Salute.
Misure generali
Torna ai contenutiNotifica
Nel Regno Unito, tutti i casi di lebbra devono essere notificati secondo il Regolamento di Sanità Pubblica (Malattie Infettive), 19888.
I rapporti sui casi sono conservati in un registro centrale riservato presso il Centro di Sorveglianza delle Malattie Trasmissibili.
Personale e servizi
La diagnosi e il trattamento della lebbra sono attualmente attività altamente centralizzate, spesso condotte solo da personale specializzato7.
Per ottenere un successo a lungo termine, il controllo della lebbra deve essere incorporato nei servizi sanitari pubblici nazionali7.
La copertura geografica dei servizi per la lebbra deve essere ampliata per migliorare l'accesso alle strutture sanitarie locali.
Il personale sanitario della comunità deve essere ben addestrato per consentire loro di diagnosticare accuratamente e gestire la lebbra7.
Istruzione
La lebbra è temuta a causa delle deformità associate e dello stigma sociale. La paura del contagio contribuisce anche all'isolamento forzato dei pazienti lebbrosi.
Sono necessarie campagne di massa per stimolare la consapevolezza pubblica sulla malattia e la sua cura. Le comunità remote, in particolare, hanno bisogno di accesso alle informazioni per ridurre pregiudizi e stigmatizzazione7.
Le persone devono accettare la lebbra come una malattia semplice e curabile ed essere consapevoli della disponibilità di un trattamento gratuito ed efficace.
L'educazione del paziente può anche prevenire le conseguenze neuropatiche e migliorare l'aderenza alla terapia farmacologica.
Rilevamento precoce
La diagnosi precoce e il trattamento sono essenziali per prevenire i danni ai nervi6.
Molti pazienti ritardano nel cercare cure fino a quando non hanno infettato molti contatti e sviluppato deformità e disabilità irreversibili.
Le iniziative di salute pubblica devono cambiare la percezione negativa della lebbra e incoraggiare le persone a farsi avanti per il trattamento il prima possibile7.
Riabilitazione
La valutazione e il monitoraggio della funzione dei nervi periferici dovrebbero essere una componente integrale della valutazione di routine di ogni paziente6.
Dopo il trattamento farmacologico o l'intervento chirurgico, la riabilitazione fisica e l'attenzione al benessere sociale e psicologico dei pazienti con disabilità sono essenziali per facilitare la reintegrazione nella società.
Chemioterapia antilebbra
Torna ai contenutiIl trattamento farmacologico mira a ridurre la morbilità e prevenire le complicazioni.
Terapia multidrug (MDT)
L'introduzione della MDT da parte dell'OMS ha prodotto cambiamenti drammatici nei programmi di controllo pubblico e nella gestione della lebbra.
La MDT è ora disponibile gratuitamente per tutti i pazienti affetti da lebbra in tutto il mondo7.
Programma per il trattamento della lebbra multibacillare
Si raccomanda un regime a tre farmaci per la lebbra multibacillare (lepromatosa, borderline-lepromatosa e borderline). I seguenti regimi sono utilizzati, con lievi variazioni locali:
Rifampicina (mensile), dapsona (giornaliera) e clofazimina (300 mg mensile e 50 mg giornaliera).
La lebbra multibacillare dovrebbe essere trattata per almeno due anni.
Il trattamento dovrebbe essere continuato senza modifiche durante entrambe le reazioni di tipo I (reversale) o di tipo II (eritema nodoso leproso).
Durante le reazioni di inversione, il dolore neuritico o la debolezza possono indicare l'insorgenza rapida di danni permanenti ai nervi.
Il trattamento con prednisolone dovrebbe essere iniziato immediatamente.
Le reazioni di tipo II lievi possono rispondere all'aspirina. Le reazioni di tipo II gravi possono richiedere steroidi.
La talidomide può essere utilizzata per i pazienti che sono diventati dipendenti dagli steroidi, ma dovrebbe essere usata solo sotto la supervisione di uno specialista.
Piano di trattamento per la lebbra paucibacillare
Un regime a due farmaci è utilizzato per la lebbra paucibacillare (borderline-tuberculoide, tuberculoide e indeterminata). I seguenti regimi sono utilizzati, con lievi variazioni locali:
Rifampicina (mensile) e dapsona (giornaliera).
La lebbra paucibacillare dovrebbe essere trattata per sei mesi.
Efficacia della terapia multidrug
I pazienti non sono infettivi poco dopo la prima dose di MDT e quindi si previene l'ulteriore trasmissione della malattia7.
I regimi MDT producono buone risposte cliniche e i tassi di recidiva dopo il completamento dei cicli di terapia programmati sono molto bassi6.
I tassi di recidiva sono approssimativamente dello 0,06% all'anno per la lebbra multibacillare e dello 0,1% all'anno per la lebbra paucibacillare7.
L'OMS stima che la diagnosi precoce delle malattie e il trattamento efficace abbiano prevenuto disabilità in quattro milioni di persone, evitando così perdite sociali ed economiche significative.
L'MDT è riconosciuto come un intervento sanitario altamente conveniente7.
Altri farmaci
I farmaci antilebbra di seconda linea possono essere utilizzati per i pazienti intolleranti alla terapia di prima linea. Il trattamento dovrebbe essere sotto la supervisione diretta di un centro specializzato7.
Una combinazione mensile di rifampicina, ofloxacina e minociclina è stata utilizzata per la malattia multibacillare e paucibacillare con buoni risultati clinici. Tuttavia, i tassi di recidiva a lungo termine sono sconosciuti, quindi è essenziale un attento follow-up6.
La terapia a dose singola con rifampicina, ofloxacina e minociclina è utilizzata in tutto il mondo come trattamento alternativo per la lebbra paucibacillare a lesione singola.
Sia la terapia MDT a dosi multiple che il trattamento a dose singola raggiungono alti tassi di guarigione, ma la terapia a dosi multiple ottiene tassi di guarigione a lungo termine più elevati ed è quindi ancora il trattamento di scelta nel Regno Unito.
Resistenza ai farmaci
Torna ai contenutiFor many years dapsone was the only effective antileprotic drug available. Its long-term use as monotherapy led to selection of dapsone-resistant M. leprae7.
La MDT è stata introdotta specificamente per prevenire l'emergere di ulteriore resistenza ai farmaci, in particolare contro la rifampicina7. Non è stata ancora documentata alcuna resistenza al regime MDT raccomandato.
Tuttavia, è stata rilevata resistenza a più farmaci antilebbra tra i pazienti che ricevono trattamenti non standardizzati. Pertanto, si raccomanda il test di suscettibilità ai farmaci nei casi di recidiva, dove si sospetta un trattamento iniziale inadeguato9.
Altri problemi di gestione
Torna ai contenutiI corticosteroidi sono usati per trattare i danni nervosi acuti nella lebbra, ma le evidenze provenienti da studi controllati randomizzati non mostrano un effetto significativo a lungo termine10.
La chirurgia decompressiva è utilizzata per trattare i danni ai nervi nella lebbra, ma non ci sono prove che dimostrino un beneficio significativo della chirurgia rispetto al solo trattamento con steroidi11.
La decompressione nervosa è indicata quando i segni di intrappolamento del nervo periferico non si sono risolti dopo 3-4 settimane di terapia steroidea e se ci sono segni di ascesso nervoso o intrappolamento cronico.
La ricostruzione dei nervi periferici può aiutare a ripristinare la sensibilità delle mani e dei piedi e gli innesti nervosi possono essere utili per i pazienti con lesioni nervose localizzate.
L'artrodesi o la tenodesi possono essere necessarie per correggere l'artigliamento o stabilizzare le articolazioni e gli arti cronicamente malati possono persino richiedere l'amputazione.
La chirurgia estetica può essere efficace per la ricostruzione nasale, la sostituzione delle sopracciglia o l'escissione della pelle in eccesso del lobo dell'orecchio o della palpebra.
Gestione delle reazioni
Le reazioni mediate dal sistema immunitario si verificano a seguito di cambiamenti nello stato immunitario dell'ospite e possono verificarsi prima della diagnosi, durante il trattamento o dopo la guarigione6.
La MDT a dose piena dovrebbe essere continuata durante tutte le reazioni di inversione con l'aggiunta di terapia antinfiammatoria, analgesia e supporto fisico secondo necessità.
Le reazioni di tipo I o di inversione sono associate a un aumento dell'immunità mediata dalle cellule. La rilevazione precoce è essenziale per evitare danni irreversibili ai nervi periferici. La frequenza di tali reazioni aumenta durante le prime fasi del trattamento della lebbra multibacillare7.
Le reazioni di tipo I devono essere trattate immediatamente con prednisolone ad alto dosaggio. Si raccomandano anche il riposo e l'uso tempestivo di stecche e fisioterapia.
Erythema nodosum leprosum:
Le reazioni di tipo II o eritema nodoso leproso (ENL) sono risposte infiammatorie sistemiche alla deposizione di complessi immunitari extravascolari.
La frequenza e la gravità delle reazioni ENL sono significativamente ridotte nei pazienti in trattamento MDT, ma possono ancora verificarsi durante o dopo il trattamento7.
Le reazioni ENL gravi richiedono anche corticosteroidi, ma le reazioni lievi possono rispondere all'aspirina o alla clorochina.
La talidomide è stata utilizzata con successo nella gestione delle reazioni ENL, per uomini e donne in postmenopausa. Il suo ruolo è limitato dalla teratogenicità e deve essere utilizzato solo sotto la supervisione di uno specialista12.
Gravidanza
I cambiamenti ormonali e immunologici durante la gravidanza causano la soppressione dell'immunità mediata dalle cellule e il peggioramento dei sintomi. I neonati nati da madri con lebbra hanno un basso peso alla nascita e un rischio aumentato di sviluppare la malattia.
L'OMS raccomanda quindi che la MDT venga continuata durante la gravidanza. Tuttavia, i farmaci utilizzati nel trattamento della lebbra non sono privi di rischi e il trattamento dovrebbe essere sotto la supervisione di uno specialista.
La rifampicina riduce l'efficacia dei contraccettivi ormonali, quindi si dovrebbe offrire un consiglio contraccettivo alternativo13.
Alte dosi di rifampicina possono essere teratogene e non sono raccomandate per l'uso durante il primo trimestre.
La dapsona può causare emolisi neonatale e metaemoglobinemia. Se necessario, dovrebbe essere prescritta alle donne in gravidanza in combinazione con acido folico.
La clofazimina può causare decolorazione della pelle nei neonati allattati al seno.
L'uso della talidomide rimane strettamente controindicato nelle donne in età fertile.
Chemioprofilassi
I contatti stretti di lebbra trattati con rifampicina hanno tassi più bassi di malattia successiva14.
Altri studi sulla chemioprofilassi della lebbra per i contatti dei casi indice non hanno dimostrato alcuna protezione significativa.
L'OMS attualmente non raccomanda l'uso routinario della chemioprofilassi, ma suggerisce che i contatti dovrebbero semplicemente essere monitorati per segni o sintomi che suggeriscono la malattia.
Trattamenti futuri
Torna ai contenutiPentossifillina e clofazimina hanno mostrato risultati incoraggianti per il trattamento delle reazioni immunitarie di tipo II gravi e sono attualmente in fase di grandi studi clinici.
Il vaccino Mycobacterium w (Mw) ha dimostrato un'efficacia ragionevole nell'elicere risposte immunoprofilattiche nei contatti domestici dei pazienti con lebbra, in particolare nei bambini15.
Sono in corso indagini sui ruoli terapeutici dei vaccini contro la lebbra e di altri agenti immunomodulatori. Si ritiene che il potenziamento dell'immunità mediata dalle cellule ospiti difettose migliori l'eliminazione dei micobatteri.
Tuttavia, l'uso dell'immunoterapia nel trattamento della lebbra conclamata è attualmente ostacolato da un aumento della frequenza delle reazioni di tipo I.
Complicazioni
Torna ai contenutiSe non trattata, la lebbra può causare cecità e deformità fisiche.
Nonostante il trattamento con MDT, gli stati reattivi possono ancora portare a danni neurologici che producono articolazioni di Charcot e altre deformità.
L'amiloidosi secondaria è ora rara nei pazienti trattati con MDT.
Prognosi
Torna ai contenutiLa prognosi per i pazienti adeguatamente trattati con MDT è molto buona.
La recidiva con MDT è dello 0,1% all'anno per la lebbra paucibacillare e dello 0,06% all'anno per la lebbra multibacillare in media, con una bassa frequenza di effetti avversi.
La ricaduta può verificarsi fino a tredici anni dopo il trattamento; tuttavia, un secondo ciclo di MDT è probabile che produca una buona risposta.
Il danno ai nervi può ancora verificarsi in alcuni, nonostante un trattamento adeguato, a causa di uno stato reattivo.
Prevenzione
Torna ai contenutiLa prevenzione della lebbra tramite vaccinazione fornirebbe un prezioso strumento di salute pubblica. Tuttavia, attualmente non esiste un vaccino specifico efficace contro la lebbra7.
Il vaccino bacillo di Calmette-Guérin (BCG) was originally aimed at prevention of tuberculosis but is actually more effective against leprosy7. L'efficacia della vaccinazione BCG contro la tubercolosi e la lebbra è estremamente variabile, a seconda della popolazione studiata.
Il vaccino BCG offre generalmente una protezione del 40-50% contro la lebbra7. The addition of killed M. leprae to the BCG vaccine is believed to increase its efficacy.
Il vaccino a base di bacillo del Comitato Internazionale della Croce Rossa (CICR) ha fornito una protezione del 65-70% nei test di efficacia in India. È considerato il vaccino più efficace contro la lebbra ed è associato a pochi effetti avversi.
Nessuno di questi vaccini ha fornito un livello di efficacia riproducibile che potrebbe essere considerato per una strategia di salute pubblica mondiale conveniente e non sono raccomandati dall'OMS7.
Ulteriori letture e riferimenti
- Foss NT, Motta AC; La lebbra, una malattia trascurata che causa una vasta gamma di condizioni cliniche nei paesi tropicali. Mem Inst Oswaldo Cruz. 2012 Dic;107 Suppl 1:28-33.
- Britton WJ, Lockwood DN; Lebbra. Lancet. 2004 Apr 10;363(9416):1209-19.
- Penna ML, Penna GO; Frequenza della lebbra nel mondo, 1999-2010. Mem Inst Oswaldo Cruz. Dic 2012;107 Suppl 1:3-12.
- Boggild AK, Keystone JS, Kain KC; Lebbra: un manuale per i medici canadesi. CMAJ. 6 gennaio 2004;170(1):71-8.
- Ooi WW, Srinivasan J; La lebbra e il sistema nervoso periferico: aspetti di base e clinici. Muscle Nerve. Ottobre 2004;30(4):393-409.
- Lockwood DN, Kumar B; Trattamento della lebbra. BMJ. 19 giu 2004;328(7454):1447-8.
- Lebbra; Organizzazione Mondiale della Sanità
- Notifiche di Malattie Infettive (NOIDs); Salute Pubblica Inghilterra
- Matsuoka M, Kashiwabara Y, Liangfen Z, et al; Un secondo caso di Mycobacterium leprae multiresistente isolato da un paziente giapponese con lebbra lepromatosa recidivante. Int J Lepr Other Mycobact Dis. 2003 Set;71(3):240-3.
- Van Veen NH, Nicholls PG, Smith WC, et al; Corticosteroidi per il trattamento dei danni ai nervi nella lebbra. Cochrane Database Syst Rev. 18 Apr 2007;(2):CD005491.
- Van Veen NH, Schreuders TA, Theuvenet WJ, et al; Chirurgia decompressiva per il trattamento del danno nervoso nella lebbra. Cochrane Database Syst Rev. 2012 Dec 12;12:CD006983. doi: 10.1002/14651858.CD006983.pub3.
- Tadesse A, Abebe M, Bizuneh E, et al; Effetto della talidomide sull'espressione di m-RNA di TNF-alfa e sulla sintesi di TNF-alfa nelle cellule di pazienti con lebbra in reazione reversale. Immunopharmacol Immunotoxicol. 2006;28(3):431-41.
- Tubercolosi; Linee Guida Cliniche NICE (Marzo 2011)
- Rinaldi A; La campagna globale per eliminare la lebbra, PLoS Med. Dic 2005; 2(12): e341.
- Sharma P, Mukherjee R, Talwar GP, et al; Effetti immunoprofilattici del vaccino anti-lebbra Mw nei contatti domestici dei pazienti con lebbra: studi clinici sul campo con un follow-up di 8-10 anni. Lepr Rev. 2005 Giu;76(2):127-43.
Continua a leggere sotto
About the author

Dr Colin Tidy, MRCGP
Medico di base, Autore medico
MBBS, MRCGP, MRCP (Paediatrics), DCH
Dr Colin Tidy is an NHS Doctor, based in Oxfordshire.
About the reviewerView full bio

Dr Helen Huins, MRCGP
Medico di base, Autore medico
MB, BS, Lond, DCH, DRCOG, MRCGP, JCPTGP, DFFP
Helen qualified at Guy’s Hospital in 1989 and left London in 1990 to settle in the countryside.
Storia dell'articolo
Le informazioni su questa pagina sono scritte e revisionate da clinici qualificati.
21 maggio 2014 | Ultima versione

Chiedi, condividi, connettiti.
Esplora le discussioni, fai domande e condividi esperienze su centinaia di argomenti di salute.

Non ti senti bene?
Valuta i tuoi sintomi online gratuitamente