Cheratoplastica
Revisione paritaria di Dr Krishna Vakharia, MRCGPUltimo aggiornamento di Dr Colin Tidy, MRCGPUltimo aggiornamento 22 Set 2023
Rispetta le linee guida editoriali
- ScaricaScarica
- Condividi
- Language
- Discussione
- Versione audio
Professionisti Medici
Professional Reference articles are designed for health professionals to use. They are written by UK doctors and based on research evidence, UK and European Guidelines. You may find one of our articoli sulla salute more useful.
In questo articolo:
Sinonimi: trapianto corneale, innesto corneale
Continua a leggere sotto
Che cos'è una cheratoplastica?1 2
La cheratoplastica è la procedura mediante la quale il tessuto corneale anormale viene sostituito da una cornea sana di un donatore.
La cecità corneale è una delle principali cause di cecità reversibile, che può essere gestita con il trapianto di una cornea sana da donatore. È il trapianto d'organo di maggior successo nel corpo umano poiché la cornea è priva di vascolarizzazione, riducendo al minimo il rischio di rigetto del trapianto.
Il trapianto di cornea o cheratoplastica è il trapianto allogenico più comunemente eseguito e anche il più riuscito a livello mondiale.
Alcune delle principali complicazioni associate a un trapianto di cornea standard (cheratoplastica a tutto spessore o perforante) includono il rigetto del trapianto, l'astigmatismo post-cheratoplastica perforante, il fallimento del trapianto, problemi legati alle suture e effetti collaterali a lungo termine dei corticosteroidi topici.
Nell'intento di migliorare i risultati e ridurre ulteriormente le complicazioni, in particolare il rigetto del trapianto, si è scoperto che non è necessario trapiantare tutti gli strati della cornea in tutti i casi. Recentemente, sono state sviluppate tecniche per trapiantare solo la componente malata della cornea.
Queste tecniche di trapianto selettivo degli strati della cornea riducono la quantità di tessuto allogenico trapiantato, riducendo così il rischio di rigetto. Inoltre, un singolo tessuto donatore può essere utilizzato per più riceventi poiché diversi strati possono essere trapiantati.
Procedure come il trapianto epiteliale, il trapianto dello strato di Bowman, la cheratoplastica lamellare anteriore e la cheratoplastica lamellare posteriore sono state sviluppate per sostituire le cellule staminali limbari malate, lo stroma anteriore e l'endotelio.
Sebbene sia noto che la cheratoplastica a componenti riduce il rischio di rigetto immunologico, ci sono casi che presentano ancora rigetto.
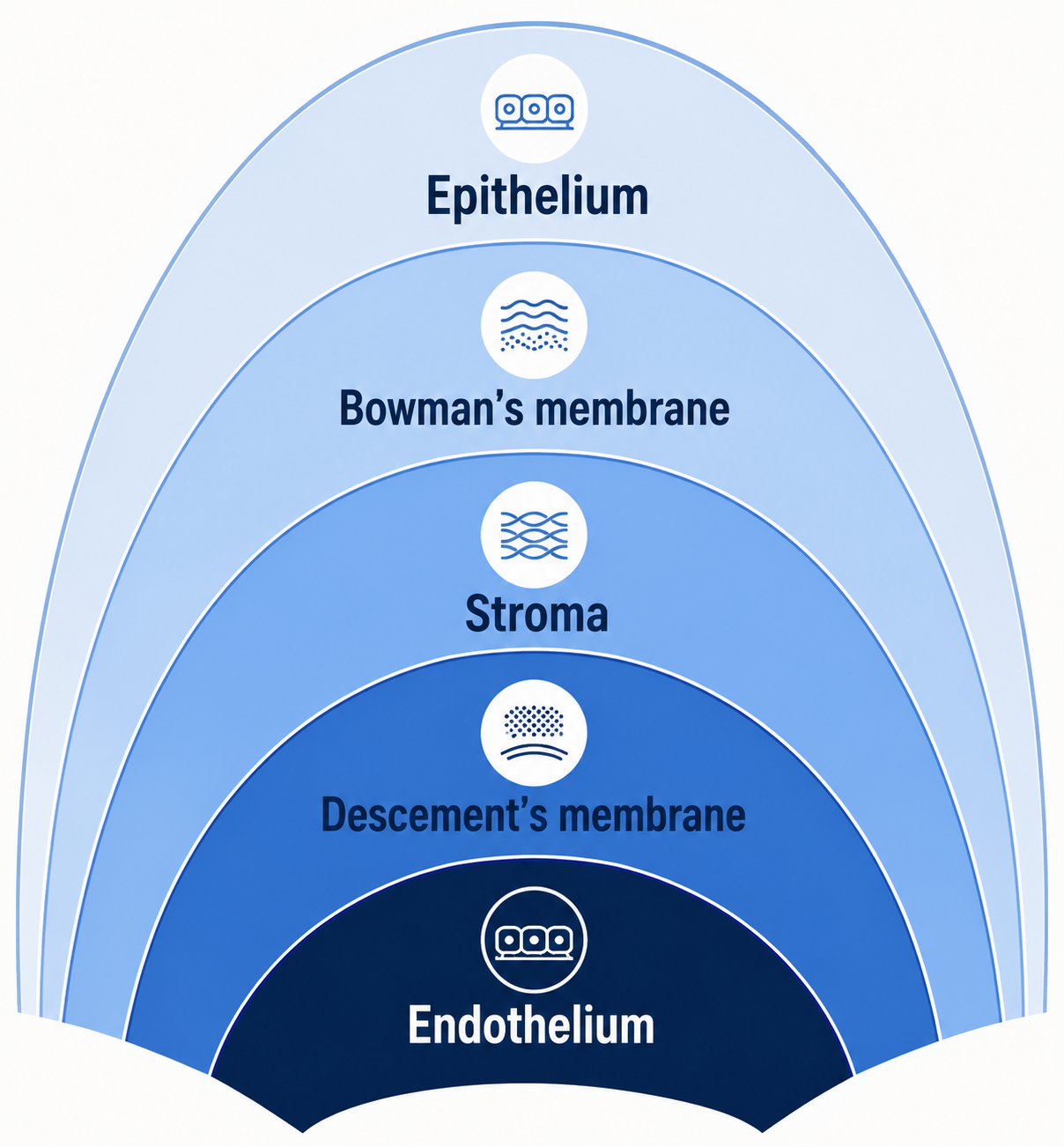
Struttura della cornea2
Torna ai contenutiLa cornea è una struttura multistrato composta da (dall'esterno all'interno):
Epitelio corneale anteriore:
Un sottile strato di tessuto epiteliale multicellulare composto da circa sei strati di cellule (epitelio pavimentoso stratificato non cheratinizzato) di cellule che si rigenerano rapidamente mantenute umide dalle lacrime.
L'interfaccia aria/film lacrimale è il componente più significativo del potere refrattivo totale dell'occhio, quindi la rottura di questa superficie può ridurre l'acuità.
L'epitelio corneale è continuo con l'epitelio congiuntivale. Si rigenera costantemente, a partire dallo strato inferiore.
Strato di Bowman (chiamato anche membrana limitante anteriore):
Questo è uno strato protettivo di collagene acellulare.
Stroma corneale (o substantia propria):
Uno strato più spesso e trasparente di collagene e cheratociti che costituisce circa il 90% dello spessore corneale.
Membrana di Descemet (membrana limitante posteriore):
Uno strato sottile acellulare che funge da membrana basale per l'endotelio corneale e consiste principalmente di collagene.
There may be an even thinner protective membrane called strato di Dua on its surface. This membrane was described in 2013 but its existence is a matter of dispute.3
Endotelio corneale:
Un semplice monostrato squamoso di cellule che regolano il trasporto di fluidi e soluti. Queste cellule non si rigenerano ma si allungano per compensare le cellule morte.
Un mnemonico ABCDE è:
Anterior corneal epithelium, Vowman's membrane, Corneal stroma, Descemet's membrane, Endotelio.
Struttura corneale
Continua a leggere sotto
Indicazioni2
Torna ai contenutiLa cecità corneale è una delle principali cause di cecità globale, seconda solo alla cataratta.4
Le indicazioni per la cheratoplastica perforante (sostituzione dell'intera cornea) includono:
Indicazioni ottiche - improving acuity by replacing opaque or distorted host tissue with clear tissue. The most common indications are:
Cheratopatia bollosa pseudofachica.
Keratoglobus.
Distrofia corneale (eg, Fuchs' endothelial dystrophy): these form the bulk of the older patient group).
Cicatrici dovute a cheratite o trauma.
Indicazioni tettoniche - to preserve corneal integrity in cases of corneal stromal thinning, corneal perforation or descemetoceles (ulcers extending into the stroma and exposing Descemet's membrane).
Indicazioni terapeutiche - this is rare, to remove inflamed corneal tissue which is not responding to other treatments.
Indicazioni cosmetiche - where the cornea has a whitish or opaque hue due to scarring.
La cheratoplastica lamellare è indicata per:
Opacizzazione di solo fino a un terzo dello spessore dello stroma.
Malattie del margine corneale, come l'assottigliamento corneale, il pterigio ricorrente o i dermoidi limbari.
La cheratoplastica lamellare profonda è indicata per le malattie della cornea anteriore (fino al 95% di coinvolgimento) con risparmio dell'endotelio, come nelle malattie infiammatorie croniche (che comportano un alto rischio di rigetto del trapianto: vedi 'Complicazioni', sotto).
Le procedure2
Torna ai contenutiLa cheratoplastica viene generalmente eseguita come intervento ambulatoriale. Può essere effettuata in anestesia locale o generale e può comportare un pernottamento. Richiede un'ora o due per essere completata e un tampone verrà posizionato sull'occhio fino alla prima visita postoperatoria. È insolito che i pazienti provino dolore significativo postoperatorio (si possono prevedere un po' di gonfiore e un leggero disagio).
Tessuto donatore
Il tessuto del donatore viene prelevato entro 24 ore dalla morte del donatore. Come per tutti i trapianti, ci sono alcune restrizioni imposte per massimizzare l'esito positivo; ad esempio, in comune con altre procedure di trapianto, il tessuto non viene accettato se la causa della morte è sconosciuta. Nella cheratoplastica, i donatori non possono essere molto giovani (la cornea è flaccida e può dare risultati refrattivi scadenti), avere più di 70 anni (ci sono bassi conteggi di cellule endoteliali) o avere malattie oculari intrinseche o precedenti interventi chirurgici intraoculari.
Cheratoplastica perforante
Questo inizia con la determinazione della dimensione dell'innesto (pre-operatoria) e la preparazione del materiale del donatore. I passaggi successivi sono:
Escissione del tessuto ospite malato, utilizzando un trapano (il resto del contenuto del globo deve essere protetto).
Fissazione del tessuto donatore con suture non assorbibili interrotte o continue (per consentire un adeguato tempo di guarigione del tessuto).
Finitura: l'occhio viene riempito con fluido viscoelastico.
Tipicamente al paziente vengono somministrate gocce oculari antibiotiche e un cerotto e viene dimesso il giorno successivo.
Cheratoplastica lamellare
Questa è una tecnica simile, ma viene innestata solo una parte dello spessore della cornea. Questo metodo offre un'integrità tettonica (strutturale) migliorata, sebbene la procedura sia tecnicamente impegnativa. Il risultato in termini di prestazioni ottiche potrebbe essere meno buono rispetto alla sostituzione a tutto spessore.5
Cheratoplastica lamellare anteriore profonda
Ciò comporta la rimozione di una maggiore proporzione degli strati corneali anteriori (lasciando intatti l'endotelio e la membrana di Descemet) con una sequenza più complicata di dissezione degli strati corneali, trapanazione e posizionamento dell'innesto. Questa tecnica è utilizzata nei casi di opacità corneali anteriori, cicatrici e malattie ectatiche come il cheratocono. La procedura è più lunga della cheratoplastica perforante ma è associata a un rischio ridotto di rigetto.
Cheratoplastica endoteliale lamellare profonda (DLEK)
DLEK è una variante in cui viene sostituito solo l'endotelio.
Keratoplastica endoteliale con stripping di Descemet (DSEK)
Il DSEK ha ottenuto un'ampia accettazione. Combina una tecnica semplificata per rimuovere l'epitelio disfunzionale dalla cornea ospite con la microdissezione del tessuto donatore. La cheratoplastica endoteliale sostituisce l'endotelio del paziente con un disco trapiantato di stroma posteriore/membrana di Descemet/endotelio. Questo riduce generalmente le complicazioni della superficie oculare rispetto alla cheratoplastica perforante.
Cheratoplastica endoteliale della membrana di Descemet (DMEK)
La DMEK è un'ulteriore variazione della DSEK, in cui l'endotelio del paziente viene sostituito con un disco trapiantato della membrana di Descemet/endotelio (DMEK). Questa è una procedura tecnicamente più complessa, ma riduce il rigetto mediato dal sistema immunitario trapiantando solo l'endotelio e la membrana di Descemet senza lo stroma. Riduce la necessità di steroidi topici a lungo termine come misura anti-rigetto e quindi riduce anche l'incidenza del glaucoma secondario.5 6
Nota: DESK/DMEK hanno rivoluzionato il trattamento dei disturbi dell'endotelio corneale. L'intervento chirurgico può essere eseguito con solo uno o due punti di sutura (a differenza della cheratoplastica perforante). I pazienti possono recuperare la visione funzionale in giorni o settimane, rispetto a un anno nel caso della cheratoplastica perforante (a tutto spessore).
Cura medica postoperatoria
Ai pazienti vengono somministrate gocce di steroidi/antibiotici topici senza conservanti che vengono gradualmente ridotte ma che possono essere continuate a basse dosi per un anno o più. Possono anche ricevere un ciclo di midriatici. Se c'era una cheratite erpetica semplice preesistente, può essere somministrato anche un ciclo orale di aciclovir. L'acetazolamide orale può essere somministrata a coloro che hanno un glaucoma coesistente.
I controlli sono frequenti, tipicamente ai giorni 1, 7 e 28, e successivamente ogni 2-3 mesi. La rimozione dei punti è progressiva se ci sono punti interrotti e di solito viene completata entro circa 12 mesi dall'intervento. L'uso di lenti a contatto potrebbe successivamente essere necessario per alcuni pazienti.
Cura postoperatoria non medica
Una volta a casa, si può riprendere a fare il bagno e la doccia normalmente, ma bisogna fare attenzione a non far entrare acqua nell'occhio per un mese. Se l'occhio diventa appiccicoso, si consiglia un lavaggio delicato con acqua bollita e raffreddata. Anche il trucco delle palpebre dovrebbe essere evitato in questo periodo. Gli occhiali da sole possono ridurre il disagio, ma le lenti a contatto dovrebbero essere evitate per almeno otto settimane. È molto importante che il paziente non si strofini l'occhio nelle prime settimane post-operatorie. Verrà fornito al paziente uno scudo per l'occhio da indossare per diverse settimane ogni volta che dorme, per evitare sfregamenti involontari.
Il nuoto dovrebbe essere evitato per almeno un mese. Gli sport di contatto dovrebbero essere evitati fino a quando non vengono approvati dal team chirurgico. Il lavoro leggero può essere ripreso in 2-3 settimane e il lavoro manuale in 3-4 mesi. La guida può essere influenzata da un cambiamento dell'acuità visiva e il paziente dovrebbe seguire il consiglio del team prima di riprendere. Potrebbero volerci mesi o anche più tempo per recuperare una visione utile.
Continua a leggere sotto
Complicazioni di una cheratoplastica1 2
Torna ai contenutiSe si sospetta una delle complicazioni elencate di seguito, è obbligatorio il rinvio nello stesso giorno.
Persistent epithelial defects (>2 weeks in duration): symptoms and signs are as for a abrasione corneale.
Irritation by protruding sutures: presents with a occhio rosso with associated foreign body sensation. Do not evert the eyelids when examining the eye.
Wound leak: look for a shallow anterior chamber and perform a Seidel's test. See separate Esame dell'Occhio articolo.
Prolasso dell'iride (attraverso la ferita operatoria): una massa pigmentata all'interno della ferita operatoria con una deformità pupillare associata.
Uveite: occhio rosso, fotofobia, dolore, visione ridotta ± mal di testa.
Elevated intraocular pressures: see separate Glaucoma ad angolo chiuso articolo.
Keratite o endoftalmite: rare, ma quest'ultima è una minaccia per la vista e quindi un'emergenza.
Tardivo:
Astigmatism (± need for lenti a contatto or refractive surgery).
Recidiva del processo patologico originale - questo è comune con la cheratite virale.
Separazione tardiva della ferita e problemi legati alle suture.
Glaucoma.
Edema maculare cistoide.
Complicazioni aggiuntive della cheratoplastica endoteliale:
Spostamento del tessuto donatore che richiede il riposizionamento ('riflottazione'). Questo è più comune con DMEK che con DSEK. Le pieghe nel tessuto donatore possono anche ridurre la qualità della visione, richiedendo una riparazione.
La riduzione graduale della densità delle cellule endoteliali nel tempo può portare a una perdita di chiarezza e richiedere la ripetizione della procedura.
Rigetto precoce dell'innesto
Questo di solito avviene entro il primo giorno operativo.
C'è una cornea opaca in un occhio altrimenti 'calmo' (non rosso, doloroso, ecc).
Questo è solitamente dovuto a un endotelio del donatore difettoso o a un trauma operatorio.
Rigetto tardivo del trapianto
Circa il 50% si verifica entro i primi sei mesi postoperatori e la stragrande maggioranza entro un anno.
Diversi tipi (endoteliali rispetto a epiteliali) possono produrre quadri clinici differenti.
Cerca segni di un occhio rosso, opacità corneale ± uveite, associati a una diminuzione dell'acuità visiva.
Questo è solitamente dovuto al rigetto immunologico del trapianto.
Il trattamento consiste in steroidi topici intensivi ± steroidi perioculari ± immunosoppressione sistemica.
Prognosi2
Torna ai contenutiUna prognosi sfavorevole è osservata nei pazienti con:
Problemi corneali aggiuntivi come la vascolarizzazione o l'assottigliamento periferico.
Malattia oculare associata come herpes, infiammazione attiva o glaucoma non controllato.
I pazienti con trapianti endoteliali raggiungono frequentemente una visione corretta media di 20/40, sebbene alcuni arrivino a 20/20. L'irregolarità ottica all'interfaccia innesto/ospite può limitare la visione al di sotto di 20/20.
Cheratoprotesi4
Torna ai contenutiQuesti sono impianti corneali artificiali. Per molti pazienti, il trapianto di cornea offre una seconda possibilità di vista. Tuttavia, in alcuni casi (ad esempio, fallimento multiplo del trapianto, ustioni chimiche gravi e malattie autoimmuni come la sindrome di Stevens-Johnson e il pemfigoide delle membrane mucose oculari) l'ambiente oculare è troppo ostile per la sopravvivenza di un innesto corneale. Le cheratoprotesi possono offrire a questi pazienti la prospettiva di una riabilitazione visiva.
La Dott.ssa Mary Lowth è un'autrice o l'autrice originale di questo opuscolo.
Ulteriori letture e riferimenti
- Armitage WJ, Goodchild C, Griffin MD, et al; Trapianto Corneale ad Alto Rischio: Sviluppi Recenti e Possibilità Future. Trapianto. 2019 Dic;103(12):2468-2478. doi: 10.1097/TP.0000000000002938.
- Deshmukh R, Murthy SI, Rapuano CJ, et al; Rigetto dell'innesto nella cheratoplastica a componenti. Indian J Ophthalmol. 2023 Mar;71(3):698-706. doi: 10.4103/ijo.IJO_1964_22.
- Singh R, Gupta N, Vanathi M, et al; Trapianto corneale nell'era moderna. Indian J Med Res. 2019 Lug;150(1):7-22. doi: 10.4103/ijmr.IJMR_141_19.
- Dua HS, Faraj LA, Said DG, et al; Anatomia corneale umana ridefinita: un nuovo strato pre-Descemet (strato di Dua). Oftalmologia. Set 2013;120(9):1778-85. doi: 10.1016/j.ophtha.2013.01.018. Pubblicato online il 25 maggio 2013.
- Shalaby Bardan A, Al Raqqad N, Zarei-Ghanavati M, et al; Il ruolo delle cheratoprotesi. Eye (Lond). 2018 Gen;32(1):7-8. doi: 10.1038/eye.2017.287. Pubblicato online 2017 Dic 1.
- Fernandez MM, Afshari NA; Cheratoplastica Endoteliale: Da DLEK a DMEK. Middle East Afr J Ophthalmol. 2010 Gen;17(1):5-8. doi: 10.4103/0974-9233.61210.
- Price FW Jr, Price MO; Evoluzione della cheratoplastica endoteliale. Cornea. 2013 Nov;32 Suppl 1:S28-32. doi: 10.1097/ICO.0b013e3182a0a307.
Continua a leggere sotto
Storia dell'articolo
Le informazioni su questa pagina sono scritte e revisionate da clinici qualificati.
Prossima revisione prevista: 17 ago 2028
22 Set 2023 | Ultima versione

Chiedi, condividi, connettiti.
Esplora le discussioni, fai domande e condividi esperienze su centinaia di argomenti di salute.

Non ti senti bene?
Valuta i tuoi sintomi online gratuitamente