Malattia trofoblastica gestazionale
Revisione paritaria di Dr Hayley Willacy, FRCGP Ultimo aggiornamento di Dr Colin Tidy, MRCGPUltimo aggiornamento 16 Mar 2023
Rispetta le linee guida editoriali
- ScaricaScarica
- Condividi
- Language
- Discussione
- Versione audio
Professionisti Medici
Professional Reference articles are designed for health professionals to use. They are written by UK doctors and based on research evidence, UK and European Guidelines. You may find the Gravidanza molare article more useful, or one of our other articoli sulla salute.
In questo articolo:
Continua a leggere sotto
Che cos'è la malattia trofoblastica gestazionale?1
La malattia trofoblastica gestazionale (GTD) comprende un gruppo di disturbi che vanno dalle condizioni pre-maligni delle gravidanze molari complete e parziali (note anche come mole idatiformi) fino alle condizioni maligne di mola invasiva, coriocarcinoma e i rarissimi tumori trofoblastici del sito placentare (PSTT) e tumori trofoblastici epitelioidi (ETT). Il potenziale maligno dei noduli atipici del sito placentare (PSN) rimane incerto.
Se vi è alcuna evidenza di persistenza di GTD dopo il trattamento primario, più comunemente definita come un'elevazione persistente della gonadotropina corionica umana (hCG), la condizione è denominata neoplasia trofoblastica gestazionale (GTN). La diagnosi di GTN non richiede conferma istologica. La diagnosi di mola completa, mola parziale, PSN atipico e PSTT/ETT richiede conferma istologica.
Le gravidanze molari possono essere suddivise in gravidanze molari complete e parziali in base alle caratteristiche genetiche e istopatologiche.
Gravidanze molari complete are diploid and androgenic in origin, with no evidence of fetal tissue. Complete molar pregnancies usually (75-80%) arise as a consequence of duplication of a single sperm following fertilisation of an 'empty' ovum. Some complete moles (20-25%) can arise after dispermic fertilisation of an 'empty’ ovum.
Gravidanze molari parziali are usually (90%) triploid in origin, with two sets of paternal haploid chromosomes and one set of maternal haploid chromosomes. Partial molar pregnancies occur, in almost all cases, following dispermic fertilisation of an ovum. In a partial mole, there is usually evidence of a fetus or fetal red blood cells. Not all triploid or tetraploid pregnancies are partial moles. For the diagnosis of a partial mole, there must be histopathological evidence of trophoblast hyperplasia.
I tassi di guarigione sono generalmente eccellenti. Ciò è dovuto alla registrazione e al monitoraggio centralizzati nel Regno Unito, all'uso della gonadotropina corionica umana beta (beta-hCG) come biomarcatore e allo sviluppo di trattamenti efficaci.2
Classificazione
Torna ai contenutiGTD è classificato come segue:
Premalignant - hydatidiform mole
Mola idatiforme completa (CHM).
Mola parziale idatiforme (PHM).
Maligno - GTN
Mola invasiva.
Coriocarcinoma.
Tumore trofoblastico del sito placentare (PSTT).
Tumore trofoblastico epitelioide (ETT).
Continua a leggere sotto
Eziologia
Torna ai contenutiNormalmente, al momento del concepimento, metà dei cromosomi provengono dalla madre e metà dal padre.
In gravidanze molari complete, tutto il materiale genetico proviene dal padre. Un oocita vuoto privo di geni materni viene fecondato. Più comunemente (75-80%) ciò avviene da un singolo spermatozoo che si duplica all'interno di un ovulo vuoto. Meno frequentemente un ovulo vuoto viene fecondato da due spermatozoi. Non c'è tessuto fetale.
In gravidanze molari parziali, le cellule del trofoblasto hanno tre set di cromosomi (triploidi). Si ritiene che due spermatozoi fecondino l'ovulo contemporaneamente, portando a un set di cromosomi materni e due set di cromosomi paterni. Circa il 10% delle mole parziali sono tetraploidi o di natura mista. Di solito c'è evidenza di tessuto fetale o cellule del sangue fetale in una gravidanza molare parziale. Un embrione può essere presente all'inizio.
Un mola invasiva develops from a complete mole and invades the myometrium.
Coriocarcinoma most often follows a molar pregnancy but can follow a normal pregnancy, ectopic pregnancy or abortion, and should always be considered when a patient has continued vaginal bleeding after the end of a pregnancy. It has the ability to spread locally, as well as metastasise.
Tumori trofoblastici del sito placentare most often follow a normal pregnancy but occasionally arise from molar pregnancies. These may also be metastatic.
Epidemiologia della malattia trofoblastica gestazionale1 3
Torna ai contenutiLa GTD (mola idatiforme, mola invasiva, coriocarcinoma, PSTT) è un evento raro nel Regno Unito, con un'incidenza calcolata di 1 su 714 nascite vive:
Ci sono prove di variazioni etniche nell'incidenza della GTD nel Regno Unito, con le donne asiatiche che presentano un'incidenza più alta rispetto alle donne non asiatiche (1 su 387 rispetto a 1 su 752 nascite vive, rispettivamente).
L'incidenza della GTD è associata all'età al momento del concepimento, essendo più alta agli estremi dell'età (donne di età inferiore ai 15 anni, 1 su 500 gravidanze; donne di età superiore ai 50 anni, 1 su 8 gravidanze).
Tuttavia, queste cifre potrebbero sottostimare la reale incidenza della malattia a causa di problemi di segnalazione, in particolare per quanto riguarda le mole parziali.
Il GTN può svilupparsi dopo una gravidanza molare, una gravidanza non molare o una nascita viva. L'incidenza dopo una nascita viva è stimata in 1 su 50.000.
Fattori di rischio
Le gravidanze molari possono verificarsi a qualsiasi età, ma sono più comuni nelle donne di età superiore ai 45 anni o inferiore ai 16 anni.
C'è anche un rischio aumentato con gravidanze multiple e precedenti gravidanze molari.
Le donne con menarca dopo i 12 anni, mestruazioni leggere e una storia di uso della pillola contraccettiva orale possono avere un rischio maggiore.
Le donne asiatiche hanno un'incidenza più alta di GTD.
Continua a leggere sotto
Presentazione clinica della malattia trofoblastica gestazionale1
Torna ai contenutiLa presentazione più comune è il sanguinamento vaginale irregolare, un test di gravidanza positivo e prove ecografiche di supporto. Il sanguinamento vaginale è il sintomo di presentazione più comune della gravidanza molare ed è associato a circa il 60% delle presentazioni. Qualsiasi donna che sviluppa sanguinamento vaginale persistente dopo un evento di gravidanza è a rischio di avere GTN.
Le presentazioni meno comuni delle gravidanze molari includono iperemesi, ingrossamento uterino eccessivo, ipertiroidismo, pre-eclampsia precoce e distensione addominale dovuta a cisti luteiniche tecali.
Molto raramente, le donne possono presentare emottisi, insufficienza respiratoria acuta o sintomi neurologici, come convulsioni, probabilmente dovuti a malattia metastatica che colpisce i polmoni o il cervello.
Indagini1
Torna ai contenutiLivelli di hCG nelle urine e nel sangue
I livelli di hCG possono essere utili nella diagnosi di gravidanze molari, ma sono molto più importanti nel monitoraggio della malattia.
La stima dei livelli di hCG può essere utile nella diagnosi delle gravidanze molari.
Le donne che ricevono cure per un aborto spontaneo o che si sottopongono ad aborto medico dovrebbero essere consigliate di fare un test di gravidanza urinario tre settimane dopo l'aborto spontaneo/la procedura.
Un test delle urine per l'hCG dovrebbe essere eseguito in tutti i casi di sanguinamento vaginale persistente o irregolare che dura più di otto settimane dopo un evento di gravidanza.
Ecografia
L'uso dell'ecografia nelle prime fasi della gravidanza ha portato a una diagnosi più precoce della gravidanza molare.
Le caratteristiche ecografiche suggestive di una gravidanza molare completa includono una massa polipoide tra la quinta e la settima settimana di gestazione e un aspetto cistico ispessito del tessuto villoso dopo otto settimane di gestazione senza sacco gestazionale identificabile.
Le gravidanze molari parziali sono associate a una placenta ingrandita o a cambiamenti cistici all'interno della reazione deciduale in associazione con un sacco vuoto o un aborto ritardato.
Istologia
La diagnosi definitiva di una gravidanza molare viene effettuata tramite esame istologico.
Le caratteristiche patologiche coerenti con la diagnosi di gravidanze molari complete includono: assenza di tessuto fetale; ampio cambiamento idropico dei villi; e proliferazione eccessiva del trofoblasto.
Le caratteristiche di una gravidanza molare parziale includono: presenza di tessuto fetale; cambiamento idropico focale dei villi; e una certa proliferazione eccessiva del trofoblasto. Lo stato di ploidia e la colorazione immunoistochimica per p57, un gene impresso paternalmente, possono aiutare a distinguere le gravidanze molari parziali da quelle complete.
Si raccomanda la valutazione istologica del materiale ottenuto dalla gestione medica o chirurgica di tutti gli aborti spontanei per escludere la neoplasia trofoblastica se non vengono identificate parti fetali in nessuna fase della gravidanza.
Non è necessario inviare il tessuto della gravidanza per l'esame istologico di routine dopo un aborto terapeutico, a condizione che le parti fetali siano state identificate al momento dell'aborto chirurgico o in un precedente esame ecografico.
Indagini di stadiazione in caso di sospetta malattia metastatica
Ecografia pelvica Doppler per la diffusione pelvica locale e la vascolarizzazione.
CXR o TC del torace per diagnosticare le metastasi polmonari.
Tomografia computerizzata per metastasi epatiche o intra-addominali.
Scansione MRI per metastasi cerebrali.
Stadiazione1
Torna ai contenutiIl sistema di stadiazione della Federazione Internazionale di Ginecologia e Ostetricia (FIGO) è il seguente:
Stadio I: malattia confinata all'utero.
Stadio II: si estende al di fuori dell'utero ma è limitato alle strutture genitali (annessi, vagina, legamento largo).
Fase III: si estende ai polmoni con o senza coinvolgimento del tratto genitale.
Stadio IV: tutti gli altri siti metastatici.
Trattamento e gestione della malattia trofoblastica gestazionale1
Torna ai contenutiRegistrazione
I risultati per le donne con GTN e GTD sono migliori con cure continue da parte dei centri GTD. La registrazione delle donne colpite presso un centro GTD rappresenta uno standard minimo di cura. Le donne con le seguenti diagnosi dovrebbero essere registrate e richiedono un follow-up come determinato dal centro di screening:
Gravidanza molare completa/gravidanza molare parziale.
Gravidanza gemellare con mola completa o parziale.
Cambiamento molare limitato macroscopico o microscopico che suggerisce una possibile gravidanza molare completa o parziale precoce/coriocarcinoma.
PSTT o ETT.
Nodulo atipico del sito placentare (PSN).
Il ginecologo che cura le donne colpite registrerà la donna presso uno dei tre centri: Ninewells Hospital (Dundee), Charing Cross Hospital (Londra) e Weston Park Hospital (Sheffield).
Gestione delle mole idatiformi
La curettage a aspirazione è il metodo di scelta per la rimozione delle gravidanze molari complete.
La curettage a aspirazione è il metodo di scelta per la rimozione delle gravidanze molari parziali, tranne quando la dimensione delle parti fetali impedisce l'uso della curettage a aspirazione e allora si può utilizzare la rimozione medica.
Un test di gravidanza urinario dovrebbe essere eseguito tre settimane dopo la gestione medica di una gravidanza fallita se i prodotti del concepimento non vengono inviati per l'esame istologico.
La profilassi anti-D è necessaria dopo l'evacuazione di una mola parziale idatiforme (PHM).
Il sanguinamento vaginale eccessivo può essere associato a una gravidanza molare ed è consigliata la supervisione diretta di un chirurgo senior durante l'evacuazione chirurgica.
L'uso dell'infusione di ossitocina prima del completamento dell'evacuazione non è raccomandato. Una singola dose di un ossitocico può essere utilizzata dopo l'evacuazione se c'è un sanguinamento eccessivo.
Se la donna sta sperimentando un'emorragia significativa prima dell'evacuazione, l'evacuazione chirurgica dovrebbe essere accelerata e la necessità di un'infusione di ossitocina valutata rispetto al rischio di embolizzazione del tumore.
Gravidanze gemellari con un feto vitale e una gravidanza molare
La gravidanza dovrebbe essere consentita di procedere se la madre lo desidera, dopo un'adeguata consulenza.
La probabilità di ottenere un bambino vitale è bassa (circa 25%) e c'è un alto rischio di complicazioni come parto prematuro e pre-eclampsia.
Non vi è alcun aumento del rischio di sviluppare GTD persistente dopo questo tipo di gravidanza molare e l'esito dopo la chemioterapia non è influenzato.
Protocollo del Regno Unito (Ospedale Charing Cross) per la sorveglianza dopo mola idatiforme4
Campioni di siero e urina ogni due settimane fino a quando le concentrazioni di hCG sono normali.
In un caso di mola parziale, i livelli normali vengono confermati quattro settimane dopo e se i risultati rimangono normali, la sorveglianza può terminare.
Per una mola completa, dopo che i livelli di hCG tornano alla normalità, si continua con il test mensile delle urine per l'hCG. Questo continua per sei mesi dall'evacuazione se i livelli si sono normalizzati entro otto settimane; in caso contrario, il monitoraggio continua per sei mesi da quando i livelli sono diventati normali.
Tutte le donne dovrebbero informare il centro di screening alla fine di qualsiasi futura gravidanza, qualunque sia l'esito della gravidanza. I livelli di hCG vengono misurati 6-8 settimane dopo la fine della gravidanza per escludere la ricorrenza della malattia.
Indicazioni per la chemioterapia nella GTD3 4
Livelli di hCG stabili o in aumento dopo l'evacuazione.
Evidenza istologica di coriocarcinoma.
Evidenza di metastasi nel cervello, fegato o tratto gastrointestinale (GI), o opacità radiologiche >2 cm su CXR.
Metastasi polmonari, vulvari o vaginali a meno che le concentrazioni di hCG non stiano diminuendo.
Forte sanguinamento vaginale o evidenza di emorragia gastrointestinale o intraperitoneale.
hCG sierico superiore a 20.000 UI/L più di quattro settimane dopo l'evacuazione, a causa del rischio di perforazione uterina con ulteriori tentativi di evacuazione.
Livello di hCG elevato sei mesi dopo l'evacuazione (anche se in diminuzione).
Regimi di chemioterapia
Le donne con evidenza di GTD persistente dovrebbero sottoporsi a una valutazione della loro malattia seguita da chemioterapia. Il trattamento utilizzato si basa sul sistema di punteggio 2000 della Federazione Internazionale di Ginecologia e Ostetricia (FIGO) per GTN, a seguito della valutazione presso il centro di trattamento.
Sistema di punteggio FIGO RCOG GT37
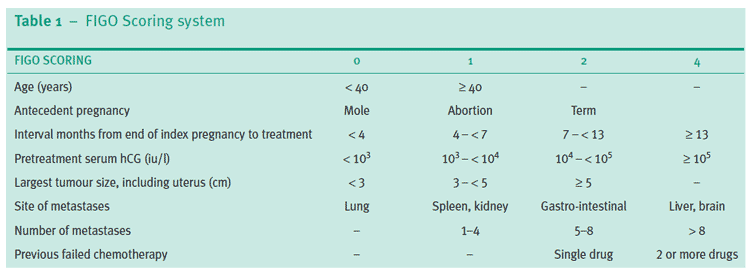
© Royal College of Obstetricians and Gynaecologists; riprodotto con permesso.
Il punteggio totale si ottiene sommando i punteggi individuali per ciascun fattore prognostico. Basso rischio 0-6; alto rischio ≥7.
Le donne con GTN possono essere trattate con chemioterapia a singolo agente o multi-agente. PSTT ed ETT sono ora riconosciuti come varianti di GTN. Possono essere trattati con chirurgia perché sono meno sensibili alla chemioterapia.
Le donne con punteggi FIGO di 6 o meno sono a basso rischio e vengono trattate con metotrexato intramuscolare a singolo agente, alternando quotidianamente con acido folinico per una settimana seguita da sei giorni di riposo.
Le donne con punteggi di 7 o superiori sono ad alto rischio e vengono trattate con chemioterapia multi-agente per via endovenosa, che include combinazioni di metotrexato, dactinomicina, etoposide, ciclofosfamide e vincristina.
Il trattamento viene continuato, in tutti i casi, fino a quando il livello di hCG non è tornato alla normalità e poi per ulteriori sei settimane consecutive. Le donne sospettate di coriocarcinoma richiedono un'indagine più approfondita nel centro specializzato, che include la tomografia computerizzata del torace e dell'addome, o la risonanza magnetica della testa e del bacino, tutte con contrasto oltre all'hCG sierico e un'ecografia Doppler del bacino.
Qualsiasi donna con un punteggio di 13 o superiore è ora riconosciuta come avente un rischio maggiore di morte precoce (entro quattro settimane), spesso a causa di emorragie negli organi, o morte tardiva a causa di malattie multiresistenti ai farmaci.
Raramente, le donne con malattia multi-recidivante richiederanno chemioterapia ad alte dosi con recupero delle cellule staminali.
Una revisione Cochrane del 2016 ha rilevato che la dactinomicina (actinomicina D) è probabilmente più efficace nel raggiungere una cura primaria per malattie a basso rischio, con meno fallimenti terapeutici rispetto al regime di metotrexato, e che il profilo degli effetti collaterali è simile.5 However, dactinomycin (actinomycin D) may be associated with a greater risk of severe adverse events. The review concluded that there were ongoing trials which are likely to contribute significantly to available evidence in this field and that higher-certainty evidence is still needed.
La chemioterapia profilattica può ridurre il rischio di progressione a GTN nelle donne con mole complete che sono ad alto rischio di trasformazione maligna. Tuttavia, le evidenze attuali a favore della chemioterapia profilattica sono limitate.6
Follow-up1
Torna ai contenutiPer la gravidanza molare completa, se l'hCG è tornato alla normalità entro 56 giorni dall'evento della gravidanza, il follow-up sarà di sei mesi dalla data di rimozione uterina.
Se l'hCG non è tornato alla normalità entro 56 giorni dall'evento di gravidanza, il follow-up sarà di sei mesi dalla normalizzazione del livello di hCG.
Il follow-up per la gravidanza molare parziale si conclude una volta che l'hCG è tornato alla normalità su due campioni, a distanza di almeno quattro settimane.
Le donne che non hanno ricevuto chemioterapia non hanno più bisogno di misurare l'hCG dopo qualsiasi evento di gravidanza successivo.
Le donne che hanno una gravidanza dopo una precedente gravidanza molare, che non ha richiesto trattamento per GTN, non devono inviare un campione di hCG post-gravidanza.
L'esame istologico del tessuto placentare di una gravidanza normale, dopo una gravidanza molare, non è indicato.
Gravidanza futura1
Torna ai contenutiSi consiglia alle donne di non concepire fino al completamento del follow-up. Un livello elevato di hCG durante il periodo di follow-up può indicare una recidiva. È meglio evitare la gravidanza durante il periodo di follow-up fino a quando non sia stato stabilito il successo del trattamento.
Si consiglia alle donne che si sottopongono a chemioterapia di non concepire per un anno dopo il completamento del trattamento, come misura precauzionale.
Le donne che hanno una gravidanza dopo una precedente gravidanza molare, che non ha richiesto trattamento per GTN, non devono inviare un campione di hCG post-gravidanza.
Si consiglia alle donne di non concepire fino al completamento del follow-up dell'hCG.
Contraccezione dopo il trattamento7
Torna ai contenutiSi dovrebbe informare le donne che la maggior parte dei metodi contraccettivi può essere utilizzata in sicurezza dopo il trattamento per GTD e può essere iniziata immediatamente dopo l'evacuazione uterina, con il
eccezione della contraccezione intrauterina (IUC).
L'IUC non dovrebbe essere inserito in donne con livelli di hCG persistentemente elevati o con malattie maligne. L'IUC non dovrebbe normalmente essere inserito fino a quando i livelli di hCG non si sono normalizzati, ma può essere considerato su consiglio di uno specialista con inserimento in un contesto specialistico per donne con livelli di hCG in diminuzione dopo discussione con un centro GTD.
La contraccezione d'emergenza (CE) è indicata se si verifica un rapporto sessuale non protetto (UPSI) a partire da cinque giorni dopo il trattamento per GTD.
Prognosi1
Torna ai contenutiI risultati per le donne con GTN e GTD sono migliori con una gestione continua da parte dei centri GTD. La registrazione delle donne colpite presso un centro GTD rappresenta uno standard minimo di cura.
Nel Regno Unito, il programma di registrazione e trattamento ha un tasso di guarigione del 98-100% e un tasso di chemioterapia dello 0,5-1,0% per GTN dopo una gravidanza molare parziale e del 13-16% dopo una gravidanza molare completa.
Le prospettive per le donne trattate per GTN sono generalmente eccellenti con un tasso di guarigione complessivo vicino al 100%. Il tasso di guarigione per le donne con un punteggio FIGO di 6 o meno è quasi del 100%, mentre il tasso per le donne con un punteggio di 7 o superiore è del 94%.
La prognosi per una donna con GTN dopo una gravidanza non molare può essere peggiore a causa di un ritardo nella diagnosi o di una malattia avanzata, come una malattia del fegato o del sistema nervoso centrale, al momento della presentazione.
Ulteriori gravidanze sono ottenute in circa l'80% delle donne dopo il trattamento per GTN con metotrexato da solo o chemioterapia multi-agente.
Il rischio di una ulteriore gravidanza molare è basso (circa 1%) ed è più associato a una gravidanza molare completa che parziale. Le donne che rimangono incinte dopo una gravidanza molare non sono a maggior rischio di complicazioni materne.
Tuttavia, le donne esposte a una gravidanza molare prima della nascita di riferimento hanno un rischio aumentato di quasi il 25% di parto pretermine, mentre le donne con almeno una nascita tra la gravidanza molare e la nascita di riferimento hanno un rischio aumentato di nascita di un bambino grande per l'età gestazionale e di natimortalità.
C'è un rischio aumentato di menopausa precoce per le donne trattate con chemioterapia a base di agenti combinati.
Le donne, in particolare quelle che si avvicinano ai 40 anni, dovrebbero essere avvertite del potenziale impatto negativo sulla fertilità, soprattutto quando trattate con chemioterapia ad alte dosi.
L'uso di estrogeni esogeni, inclusa la TOS, e altri farmaci per la fertilità può essere utilizzato una volta che i livelli di hCG sono tornati alla normalità.
Ulteriori letture e riferimenti
- Società Internazionale per lo Studio delle Malattie Trofoblastiche
- Servizio di Informazione e Supporto UK per Mola Idatiforme e Coriocarcinoma
- Bolze PA, Attia J, Massardier J, et al; Consenso formalizzato dell'Organizzazione Europea per il Trattamento delle Malattie Trofoblastiche sulla gestione delle malattie trofoblastiche gestazionali. Eur J Cancer. 2015 Set;51(13):1725-31. doi: 10.1016/j.ejca.2015.05.026. Pubblicato online il 16 Giugno 2015.
- Malattia trofoblastica gestazionale (Coriocarcinoma – tutte le età); NHS Inghilterra. Giugno 2020.
- Gestione della Malattia Trofoblastica Gestazionale; Royal College of Obstetricians and Gynaecologists (settembre 2020).
- Froeling FE, Seckl MJ; Tumori trofoblastici gestazionali: un aggiornamento per il 2014. Curr Oncol Rep. 2014 Nov;16(11):408. doi: 10.1007/s11912-014-0408-y.
- Malattia trofoblastica gestazionale: Linee guida ESMO per la pratica clinica per diagnosi, trattamento e follow-up; Società Europea di Oncologia Medica (settembre 2013)
- Servizio di Informazione e Supporto UK per Mola Idatiforme e Coriocarcinoma
- Lawrie TA, Alazzam M, Tidy J, et al; Chemioterapia di prima linea nella neoplasia trofoblastica gestazionale a basso rischio. Cochrane Database Syst Rev. 9 giugno 2016;(6):CD007102. doi: 10.1002/14651858.CD007102.pub4.
- Wang Q, Fu J, Hu L, et al; Chemioterapia profilattica per la mola idatiforme per prevenire la neoplasia trofoblastica gestazionale. Cochrane Database Syst Rev. 11 settembre 2017;9(9):CD007289. doi: 10.1002/14651858.CD007289.pub3.
- Guida Clinica CEU: Contraccezione Dopo la Gravidanza; Facoltà di Salute Sessuale e Riproduttiva (gennaio 2017, modificato ottobre 2020)
Continua a leggere sotto
Storia dell'articolo
Le informazioni su questa pagina sono scritte e revisionate da clinici qualificati.
Prossima revisione prevista: 14 Mar 2028
16 Mar 2023 | Ultima versione

Chiedi, condividi, connettiti.
Esplora le discussioni, fai domande e condividi esperienze su centinaia di argomenti di salute.

Non ti senti bene?
Valuta i tuoi sintomi online gratuitamente